Urologia - strona 4
Podkategorie
w Urologia
Cystoskopia to badanie diagnostyczne stosowane w urologii , połączone czasem z działaniem terapeutycznym, które polega na wprowadzeniu przyrządu zwanego cystoskopem poprzez cewkę moczową do pęcherza moczowego. Po wprowadzeniu cystoskopu, dokonuje się wzrokowej oceny błony śluzowej, wewnątrz pęcherza moczowego. Po ocenie możliwe jest pobranie wycinka do badania histopatologicznego lub wykonanie drobnych zabiegów leczniczych (usunięcie kamienia moczowego, ciała obcego, brodawczaka itp.). Przy pomocy cystoskopu dokonuje się również oceny stopnia zalegania moczu w pęcherzu moczowym. Badanie trwa zwykle od kilku do kilkunastu minut. Rodzaje cystoskopów Do przeprowadzenia cystoskopii używa się specjalnego narzędzia - cystoskopu, który przypomina metalową rurkę o rozmiarze ołówka. Istnieją dwie formy cystoskopów: giętkie i sztywne. Cystoskopy giętkie są stosowane do diagnostyki cewki moczowej i pęcherza moczowego, natomiast cystoskopy sztywne służą do diagnozowania oraz usuwania guzów i kamieni. Wszystkie cystoskopy posiadają specjalny system optyczny, który umożliwia urologowi ocenę błony śluzowej pęcherza moczowego oraz pobranie materiału do dalszych badań histopatologicznych. Wszystkie narzędzia używane w cystoskopii są sterylne, co chroni drogi moczowe pacjenta przed potencjalnymi infekcjami bakteryjnymi. Zabieg jest przeprowadzany w trybie chirurgii jednego dnia, co oznacza, że pacjent może wrócić do domu bezpośrednio po jego zakończeniu. Cystoskopia - wskazania do przeprowadzenia badania Wskazania do przeprowadzenia cystoskopii wynikają z podejrzenia występowania u pacjenta: Wad rozwojowych cewki moczowej i pęcherza moczowego, Kamicy moczowej, Krwiomoczu, Silnego i długotrwałego podrażnienia układu moczowego, Zalegania moczu w pęcherzu moczowym, Nietrzymania moczu, Guzów pęcherza moczowego, Niedrożności cewki moczowej i ujścia pęcherzykowatego moczowodów, Podejrzenia występowania nowotworów układu moczowego. Czy cystoskopia jest bezpieczna? Mimo obaw wielu osób, cystoskopia jest procedurą bezpieczną . Pacjenci po zabiegu zazwyczaj doświadczają pewnego dyskomfortu podczas oddawania moczu, pieczenia w cewce moczowej, uczucia parcia na mocz, oraz obserwują obecność krwi w moczu, będącej wynikiem uszkodzenia naczyń krwionośnych. Objawy te zazwyczaj ustępują samoistnie. W niektórych przypadkach mogą towarzyszyć im lekki ból brzucha i gorączka. W przypadku nasilenia się bólu brzucha i gorączki, zaleca się natychmiastową wizytę u lekarza. Infekcje dróg moczowych po zabiegu są rzadkie, ale w przypadku ich wystąpienia lekarz może zalecić natychmiastową antybiotykoterapię. Warto także pamiętać, że po przeprowadzeniu zabiegu w znieczuleniu ogólnym zaleca się ograniczenie czynności psychomotorycznych oraz powstrzymanie się od obsługi urządzeń mechanicznych. Cystoskopia sztywna oraz giętka w ofercie Meden-Inmed W Meden-Inmed oferujemy zarówno cystoskopię giętką , jak i cystoskopię sztywną renomowanych producentów, takich jak Cogentix czy Richard Wolf . Dzięki naszej gamie zaawansowanych narzędzi diagnostycznych dostosowujemy się do różnych potrzeb pacjentów, zapewniając wysoką jakość i skuteczność procedur cystoskopowych. Nasze cystoskopy pochodzą od zaufanych producentów, co gwarantuje profesjonalizm, precyzję i bezpieczeństwo w przeprowadzaniu procedury medycznej.
Resekcja– rodzaj zabiegu operacyjnego polegający na usunięciu narządu bądź jego części z powodu istniejącej choroby. Określenie to jest spotykane w odniesieniu do wewnętrznych narządów. W urologii najczęściej spotykanymi zabiegami z użyciem resektora mono czy bipolarnego są: przezcewkowa resekcja guza pęcherza moczowego (TURB lub TURBT) oraz przezcewkowa resekcja gruczołu krokowego (TURP). Firma Richard Wolf w swojej ofercie ma kilka rodzajów resektorów mono i bipolarnych – Resektor monopolarny SHARK, Resektor Bipolarny SHARK, Resektor E-line, Resektor S(a)line czy resektor laserowy współpracujący z morcelatorem Piranha.
Zaburzenia erekcji, znane również jako impotencja, to schorzenie dotykające mężczyzn. Polega na niemożności osiągnięcia lub utrzymania erekcji wystarczającej do odbycia satysfakcjonującego stosunku płciowego. Problemy z erekcją mogą dotyczyć mężczyzn w różnym wieku. Przyczynami zaburzeń erekcji mogą być czynniki fizyczne, takie jak choroby serca, nadciśnienie tętnicze, cukrzyca, zaburzenia hormonalne, otyłość oraz przyjmowanie niektórych leków. Powodem mogą być również problemy psychiczne, takie jak stres, depresja, lęki, czy niskie poczucie własnej wartości. Na zaburzenia erekcji mogą także mieć wpływ nadużywanie alkoholu, palenie papierosów i zażywanie niektórych leków. Skuteczne rozwiązania w leczeniu zaburzeń erekcji - Meden-Inmed W leczeniu zaburzeń erekcji stosuje się różne metody terapeutyczne, w zależności od przyczyn problemu. Jednymi z najskuteczniejszych metod są hydrauliczne i półsztywne protezy prącia oraz terapia falą uderzeniową. Meden-Inmed oferuje różnorodne urządzenia i protezy, które cechują się najwyższą jakością i gwarantują pełną satysfakcję i skuteczność. Oferowane urządzenia i protezy pomagają mężczyznom odzyskać pełną funkcję seksualną, poprawić jakość życia i zwiększyć pewność siebie w sferze intymnej. Hydrauliczne i półsztywne protezy prącia - innowacyjne rozwiązania w leczeniu impotencji Hydrauliczne protezy prącia to zaawansowane urządzenia, które po implantacji w ciałach jamistych prącia, pozwalają na kontrolowane wywołanie erekcji. Proteza jest wypełniana płynem, co pozwala na uzyskanie sztywności, a po zakończeniu stosunku płciowego może być definitywnie opróżniona, przywracając naturalny wygląd penisa. Urządzenia te są wszczepiane chirurgicznie i pozwalają na kontrolowane podnoszenie i opuszczanie prącia, umożliwiając osiągnięcie erekcji i jej utrzymanie w celu osiągnięcia satysfakcjonującego współżycia seksualnego. Dzięki nim pacjenci odzyskują pewność siebie i jakość życia. Półsztywne protezy prącia to mniej inwazyjna opcja leczenia. Są one elastycznymi implantami, które pozwalają na stałe utrzymanie penisa w lekko zgiętym stanie, co pozwala na osiągnięcie stosunku seksualnego. Wyposażone w rdzeń nitinolowy, pozwalają zachować naturalny wygląd penisa zarówno w stanie spoczynku, jak i podczas wzwodu. To rozwiązanie jest szczególnie polecane pacjentom, u których nie zaleca się bardziej zaawansowanych protez. Terapia falą uderzeniową - nieinwazyjna metoda poprawy jakości erekcji Urządzenia do leczenia zaburzeń erekcji falą uderzeniową to nieinwazyjna i bezbolesna terapia, która ma na celu stymulację krążenia krwi w okolicach prącia. Fale uderzeniowe pobudzają naturalne mechanizmy naprawcze organizmu, poprawiając ukrwienie i funkcjonowanie tkanki erekcyjnej. Dzięki temu wielu pacjentów doświadcza poprawy jakości erekcji oraz wydłużenia czasu trwania stosunku.
Fizjoterapia uroginekologiczna to dziedzina fizjoterapii, która zajmuje się profilaktyką, diagnostyką i terapią okolicy dna miednicy. W zakres jej działań wchodzą czynności takie jak diagnostyka funkcjonalna dolegliwości w obrębie miednicy mniejszej takich jak: nietrzymanie moczu, nietrzymanie stolca, nietrzymanie gazów, zaparcia, obniżenie narządów miednicy mniejszej, zaburzenia seksualne np. pod postacią dyspareunii czy inne. Diagnostyka ta poza wnikliwym badaniem podmiotowym i przedmiotowym wspierana jest również diagnostyką pod postacią elektromiografii, manometrii, ultrasonografii. Fizjoterapia uroginekologiczna zajmuje się również programowaniem terapii zarówno u kobiet w okresie ciąży i połogu, po zabiegach ginekologicznych, urologicznych, proktologicznych, onkologicznych jak i w okresie menopauzy. Prowadzona terapia może mieć postać kinezyterapii w postaci indywidualnie dobranego treningu medycznego oraz być wspierana odpowiednio dobranymi zabiegami z zakresu fizykoterapii.
Prostata to ważny narząd męskiego układu rozrodczego, a jej zdrowie odgrywa kluczową rolę w ogólnym samopoczuciu mężczyzn. Jednak z biegiem czasu i wraz z wiekiem, prostata może ulegać różnym schorzeniom. Jednym z najważniejszych narzędzi diagnostycznych służących wykrywaniu nowotworów tego narządu jest biopsja prostaty. Czym jest biopsja prostaty? Biopsja prostaty to procedura diagnostyczna, której celem jest pobranie fragmentów tkanki prostaty w celu oceny i identyfikacji ewentualnych zmian nowotworowych. Wykonywana jest za pomocą cienkiej igły, która jest wprowadzana do gruczołu krokowego, a następnie pobiera się próbki tkanki. To jedno z najważniejszych narzędzi w wykrywaniu raka prostaty. Na czym polega biopsja prostaty? Procedura biopsji prostaty jest zazwyczaj wykonywana przy użyciu ultrasonografii lub rezonansu magnetycznego w celu dokładnego określenia miejsca, w którym należy pobrać próbki. Pacjent może zostać poddany znieczuleniu miejscowemu. Następnie, za pomocą specjalistycznej igły, pobiera się kilka próbek tkanki prostaty. Po pobraniu próbek są one poddawane analizie laboratoryjnej w celu zidentyfikowania obecności ewentualnych zmian nowotworowych. Kiedy jest stosowana biopsja prostaty? Biopsja prostaty jest stosowana przede wszystkim w przypadku podejrzenia raka gruczołu krokowego. Jest to powszechnie wykorzystywane narzędzie diagnostyczne u mężczyzn, u których stwierdzono podwyższone wartości poziomu PSA (antygenu specyficznego dla gruczołu krokowego) w badaniach krwi, a także w przypadku wykrycia nieprawidłowości w badaniach obrazowych, takich jak ultrasonografia czy rezonans magnetyczny. Meden-Inmed – niezawodny partner w precyzyjnej biopsji prostaty Walka z rakiem gruczołu krokowego zaczyna się od dokładnej diagnozy, a biopsja prostaty odgrywa kluczową rolę w tym procesie. Dlatego Meden-Inmed oferuje kompleksowe rozwiązania z zakresu diagnostyki i leczenia. Oferowane produkty i narzędzia medyczne spełniają najwyższe standardy jakości i bezpieczeństwa, zapewniając pacjentom i lekarzom pewność, że procedury diagnostyczne są skuteczne i precyzyjne. Jednym ze szczególnie skutecznych i precyzyjnych urządzeń jest Koelis Trinity. Koelis Trinity – technologiczna rewolucja w diagnostyce prostaty Koelis Trinity to zaawansowany system przeznaczony do elastycznej biopsji fuzyjnej prostaty. Oferuje kompleksowe rozwiązanie, które zapewnia dokładność i niezawodność na każdym etapie leczenia nowotworu prostaty, od biopsji do obserwacji i leczenia. To kompaktowy, precyzyjny i intuicyjny system wielofunkcyjny, który skutecznie wpisuje się w praktykę kliniczną. Wyróżnia go technologia OBT Fusion®, która śledzi ruchy prostaty, eliminując ryzyko błędów. Koelis Trinity łączy ultrasonografię 3D z elastyczną fuzją obrazów MRI lub PET/CT. To pozwala na dokładne wizualizacje lokalizacji rdzenia przed i po pobraniu próbek, co jest kluczowe dla precyzyjnej biopsji. System ten oferuje intuicyjny interfejs, który podnosi poziom biopsji fuzyjnej do nowych standardów produktywności.
Nefroskopia pozwala na wprowadzenie narzędzi endoskopowych i wizualizację wnętrza nerki podczas operacji przezskórnej . Sklep Meden-Inmed oferuje wysokiej klasy nefroskopy z zaawansowanym układem optycznym .
Uretrotomia to niewielki zabieg stosowany w leczeniu zwężenia cewki moczowej. Polega na endoskopowym rozcięciu jej zwężenia przy pomocy specjalnego narzędzia zwanego uretrotomem. Najczęściej przeprowadza się ją ambulatoryjnie w znieczuleniu miejscowym.
Litotrypsja to procedura medyczna stosowana do rozdrabniania i usuwania kamieni znajdujących się w układzie moczowym. Istnieją różne metody litotrypsji, w tym litotrypsja udarowa, litotrypsja endoskopowa i litotrypsja laserowa. Litotrypsja udarowa wykorzystuje fale uderzeniowe lub ultradźwiękowe do roztrzaskiwania kamieni, litotrypsja endoskopowa polega na usuwaniu kamieni za pomocą endoskopu wprowadzonego do ciała pacjenta, a litotrypsja laserowa wykorzystuje energię lasera do rozdrabniania kamieni. Procedura litotrypsji jest stosowana w celu ułatwienia naturalnego usuwania kamieni z organizmu lub ich wyłuszczenia przez drogi moczowe. Skuteczne i innowacyjne rozwiązania litotrypsji od Meden-Inmed - Precyzja, bezpieczeństwo i komfort w leczeniu kamicy nerkowej Meden-Inmed oferuje kompleksowe rozwiązania w dziedzinie litotrypsji, zapewniając wysokiej jakości narzędzia i technologie umożliwiające skuteczne leczenie kamicy nerkowej. W asortymencie Meden-Inmed znajdują się innowacyjne narzędzia i systemy, które umożliwiają precyzyjne i bezpieczne rozdrobnienie kamieni takie jak ultradźwiękowo-pneumatyczne aparaty do litotrypsji oraz lasery holmowe. Oba rodzaje urządzeń są stosowane w celu skutecznego rozdrabniania kamieni i ułatwienia ich usuwania w ramach procedury litotrypsji. Ich działanie ma na celu minimalizowanie inwazyjności procedury i zapewnienie pacjentowi jak największego komfortu oraz skuteczności terapii. O wyborze konkretnego urządzenia decyduje lekarz na podstawie indywidualnych cech kamieni i potrzeb pacjenta. Nowoczesne technologie umożliwiają skuteczne i precyzyjne usuwanie kamieni nerkowych, przyczyniając się do poprawy jakości życia pacjentów, skracając czas rekonwalescencji i minimalizując ryzyko powikłań. Nowoczesna litotrypsja udarowa - ultradźwiękowo-pneumatyczne aparaty do skutecznego usuwania kamieni nerkowych Ultradźwiękowo-pneumatyczne aparaty do litotrypsji są urządzeniami stosowanymi w litotrypsji udarowej. Działają poprzez generowanie ultradźwięków, które przenoszone są przez ciało pacjenta do kamieni znajdujących się w układzie moczowym. Te fale ultradźwiękowe powodują rozpad i roztrzaskanie kamieni na mniejsze fragmenty, które mogą być łatwiej usunięte lub wydalano przez organizm. Pneumatyczny system opiera się z kolei na elektropneumatycznej energii balistycznej, która precyzyjnie kruszy kamienie nerkowe. Następnie aparat wchłania i usuwa pokruszone kamienie przez zasysanie, zapewniając tym samym kompleksową i efektywną procedurę usuwania kamieni. Lasery holmowe Meden-Inmed gwarancja skuteczności i bezpieczeństwa Lasery holmowe są wykorzystywane w litotrypsji laserowej. Działają poprzez wykorzystanie impulsów lasera, które skierowane są na kamienie znajdujące się w układzie moczowym. Energia lasera powoduje podgrzanie i fragmentację kamieni na mniejsze cząstki, które następnie mogą zostać usunięte lub wydalone przez organizm. Wyselekcjonowana oferta obejmuje lasery o różnej mocy, co pozwala na dobranie odpowiedniego urządzenia do potrzeb. Ponadto oprócz zabiegów litotrypsji złogów układu moczowego lasery holmowe można wykorzystać m.in. do takich zabiegów jak enukleacja stercza, guzy pęcherza, nacięcia zwężeń układu moczowego czy ablacja tkanki miękkiej. Systemy laserowe Meden-Inmed zapewniają doskonałą kontrolę nad energią laserową, minimalizując ryzyko uszkodzenia tkanek i przyczyniając się do skutecznego leczenia kamicy nerkowej.
Laparoskopia jest jedną z najszybciej rozwijających się dziedzin urologii zabiegowej . Metody minimalnie inwazyjne są coraz szerzej wykorzystywane w rozpoznawaniu jak i leczeniu większości chorób narządów układu moczowo-płciowego . Technika laparoskopowa zapewnia doskonały wgląd w operowaną okolicę, poprzez kilkukrotne powiększenie obrazu, a dodatkowo dzięki wykorzystaniu kamer o wysokiej rozdzielczości i jakości tworzonego obrazu, umożliwia bardzo precyzyjne i delikatne preparowanie tkanek .
Łagodny przerost prostaty (łac. benigna prostatae hyperplasia, BPH) to stan, w którym gruczoł krokowy (prostata) ulega powiększeniu, co może prowadzić do różnych objawów, takich jak trudności z oddawaniem moczu , częstomocz , słaby strumień moczu czy uczucie niepełnego opróżnienia pęcherza. Istnieje kilka metod leczenia łagodnego przerostu prostaty, a wybór zależy od nasilenia objawów, ogólnego stanu zdrowia pacjenta oraz preferencji lekarza i pacjenta. Łagodny przerost prostaty - metody leczenia Farmakoterapia: Istnieją różne leki, które mogą pomóc w łagodzeniu objawów łagodnego przerostu prostaty. Najczęściej stosowane to inhibitory 5-alfa-reduktazy (np. finasteryd, dutasteryd) oraz inhibitory alfa-adrenergiczne (np. tamsulozyna, doksazosyna). Te leki pomagają zmniejszyć objawy poprzez wpływ na hormony lub mięśnie w obrębie prostaty i szyjki pęcherza moczowego. Terapia minimalnie inwazyjna: W przypadku bardziej nasilonych objawów, które nie reagują na leki, może być zalecane leczenie minimalnie inwazyjne. Przykłady to terapia laserowa, terapia mikrofalowa, ablacja igłowa, embolizacja tętnic prostaty lub rezekcja transuretralna prostaty (TURP). Procedury te mają na celu zmniejszenie objętości prostaty lub udrożnienie przewodu moczowego. Chirurgia: W przypadkach, gdy inne metody nie przynoszą ulgi, a objawy są znaczne, może być konieczne przeprowadzenie operacji chirurgicznej. Istnieje kilka różnych procedur chirurgicznych, takich jak otwarta prostatektomia (usunięcie prostaty przez nacięcie w dolnej części brzucha) lub resekcja transuretralna prostaty (TURP), która polega na usunięciu części prostaty za pomocą narzędzia wprowadzanego przez cewkę moczową. W przypadku łagodnego przerostu prostaty ważne jest skonsultowanie się z lekarzem w celu ustalenia najlepszego planu leczenia, który będzie odpowiedni dla indywidualnego przypadku. Lekarz oceni nasilenie objawów, ogólny stan zdrowia oraz ewentualne czynniki ryzyka i podejmie decyzję o dalszym postępowaniu.
Ureterorenoskopia (URS) to małoinwazyjna technika endoskopowa, w której używa się cienkiego i giętkiego ureterorenoskopu do oglądania i leczenia miedniczki nerkowej oraz cewki moczowej. To zaawansowane narzędzie pozwala na bezpośrednią wizualizację struktur anatomicznych oraz wykonywanie precyzyjnych procedur terapeutycznych. Ureterorenoskopia dzieli się na diagnostyczną oraz leczniczą. URS diagnostyczna pozwala na ocenę światła moczowodu pod kątem zwężeń lub nowotworów w jego świetle. URS lecznicza ma zastosowanie w chorobach moczowodu, które mogę być leczone w sposób endoskopowy, jak m.in. kamica moczowodowa, zwężenie moczowodu oraz niektóre nowotwory moczowodu. Z powodzeniem jest również wykorzystywana do leczenia schorzeń w obrębie układu kielichowo-miedniczkowego. Szczególną odmianą URS jest URSL, czyli ureterorenoskopowa litotrypsja, zajmująca się leczeniem kamicy moczowodowej, gdzie stosowana jest do kruszenia złogów. W jakich procedurach stosowana jest ureterorenoskopia? Procedura ta jest kluczowym narzędziem w diagnostyce i leczeniu schorzeń związanych z dolnym odcinkiem dróg moczowych. Ureterorenoskopia diagnostyczna jest obarczona niskim ryzykiem powikłań i pozwala na bardzo dokładne zobrazowanie nieprawidłowości górnego odcinka dróg moczowych. Dzięki badaniu można określić przyczynę patologicznych zwężeń moczowodu, takich jak nowotwór, kamica czy też ucisk przez struktury okalające. Procedura pozwala również na wstępne rozpoznanie charakteru choroby i wdrożenie odpowiedniego postępowania diagnostycznego, a także jest niezwykle przydatna do określenia przyczyn krwiomoczu lub krwinkomoczu. Ureterorenoskopia oprócz ogromnego znaczenia diagnostycznego pozwala na przeprowadzenie licznych, małoinwazyjnych procedur na górnym odcinku dróg moczowych, jak m.in. pobranie wycinków do badania histopatologicznego. Ureterorenoskopia - procedura Podczas ureterorenoskopii endoskop w kształcie cienkiej rurki jest wprowadzany przez cewkę moczową, a następnie prowadzony do górnego odcinka układu moczowego. Procedura pozwala na bezpośredni wgląd do dróg moczowych przez układ optyczny. Kamera umożliwia lekarzowi dokładne obejrzenie obszarów na ekranie monitora, identyfikację patologii i podejmowanie decyzji dotyczących leczenia na podstawie rzeczywistego obrazu. Stopniowa miniaturyzacja urządzeń wziernikowych na przestrzeni lat umożliwiła przeprowadzanie atraumatycznych i komfortowych badań obrazowych dróg moczowych, dzięki czemu ureterorenoskopia stała się jedną z najważniejszych technologii w dziedzinie urologii. Rodzaje ureterorenoskopii Wyróżnia się ureterorenoskopy sztywne (klasyczne) oraz ureterorenoskopy giętkie: Giętkie ureterorenoskopy : Elastyczne, cienkie ureterorenoskopy umożliwiają manewrowanie w skomplikowanych strukturach układu moczowego, co jest istotne w przypadku diagnostyki i terapii. Sztywne ureterorenoskopy : Mocniejsze, sztywne ureterorenoskopy są stosowane w bardziej zaawansowanych przypadkach, takich jak większe kamienie czy bardziej skomplikowane procedury interwencyjne. Innowacyjne podejście do diagnostyki i leczenia schorzeń układu moczowego dzięki ureterorenoskopii w ofercie Meden-Inmed W ofercie Meden-Inmed znajdują się zaawansowane ureterorenoskopy w różnych konfiguracjach, umożliwiające zastosowanie dedykowanych narzędzi w celu usuwania kamieni, pobierania biopsji czy przeprowadzania innych procedur terapeutycznych. Zaawansowane ureterorenoskopy pozwalają na precyzyjne działania, jednocześnie poprawiając skuteczność interwencji i komfort pacjenta.
Aparaty do urodynamiki to urządzenia służące do badania funkcji pęcherza moczowego i cewki moczowej . Wykorzystywane są w diagnostyce chorób układu moczowego , takich jak nietrzymanie moczu , zaburzenia oddawania moczu, kamicy nerkowej czy zapalenia pęcherza moczowego . Aparaty do urodynamiki stosowane są podczas badań urodynamiki , które polegają na wprowadzeniu katetera do pęcherza moczowego , a następnie pobieraniu pomiarów ciśnienia, przepływu moczu, aktywności mięśniowej i innych parametrów podczas wypełniania pęcherza płynem oraz jego opróżniania. Wyniki badań urodynamiki pozwalają lekarzowi na dokładną diagnozę i planowanie leczenia chorób układu moczowego . Aparaty do urodynamiki to zaawansowane urządzenia diagnostyczne stosowane w urologii do oceny funkcji dolnych dróg moczowych. Umożliwiają precyzyjne badanie i analizę czynności pęcherza moczowego, cewki moczowej oraz zwieraczy. Aparaty do urodynamiki - zastosowanie Zastosowanie aparatów do urodynamiki obejmuje diagnostykę przyczyn nietrzymania moczu , ocenę zaburzeń mikcji (oddawania moczu), badanie dysfunkcji pęcherza neurogennego oraz diagnostykę przeszkód podpęcherzowych. Te wszechstronne urządzenia są niezbędne w kompleksowej opiece urologicznej. Jakie kluczowe funkcje powinien mieć dobry aparat do urodynamiki Kluczowe funkcje aparatów do urodynamiki to pomiar ciśnienia w pęcherzu moczowym (cystometria), badanie przepływu moczu (uroflowmetria), ocena czynności zwieracza cewki moczowej oraz elektromiografia mięśni dna miednicy. Dzięki tym funkcjom lekarze mogą uzyskać pełny obraz funkcjonowania dolnych dróg moczowych pacjenta. Aparaty do urodynamiki w ofercie Meden-Inmed W ofercie Meden-Inmed znajdziemy aparaty do urodynamiki renomowanej amerykańskiej firmy Laborie , który jest liderem w dziedzinie urządzeń medycznych specjalizującej się w gastroenterologii , urologii i uroginekologii oraz położnictwie, ginekologii i neonatologii. Laborie produkuje i dostarcza wysokiej jakości, skuteczne produkty diagnostyczne i terapeutyczne, które pomagają lekarzom i szpitalom poprawiać wyniki pacjentów dzięki innowacyjnej technologii i najlepszym praktykom.
Stenty moczowodowe są to urządzenia medyczne, które odgrywają istotną rolę w leczeniu różnych schorzeń układu moczowego. Stenty moczowodowe używane są, w celu utrzymania drożności moczowodów oraz ułatwienia przepływu moczu. W ofercie Meden-Inmed wyróżniamy Stenty moczowodowe firmy Boston Scientific oraz ProstaLund , które przynoszą ulgę pacjentom i poprawiają jakość ich życia. Stenty moczowodowe, takie jak CoreFlow ® Soft Stent, są skonstruowane w taki sposób, aby zapewniać optymalny przepływ moczu i minimalizować dyskomfort pacjenta. Dzięki zastosowaniu zaawansowanych technologii i materiałów, stenty te są elastyczne i dopasowują się do anatomicznych krzywizn moczowodu oraz minimalizują ryzyko przesunięcia lub zatykania się. W jakim celu stosuje się stenty moczowodowe? Głównym celem stosowania stentów moczowodowych jest zapewnienie swobodnego przepływu moczu z nerki do pęcherza moczowego. Są one szczególnie przydatne w przypadkach, gdy moczowód jest zwężony lub zablokowany z powodu różnych schorzeń urologicznych. Stenty moczowodowe zapewniają natychmiastową ulgę w przypadku bólu spowodowanego zablokowaniem moczowodu. Umożliwiają również prawidłowe funkcjonowanie nerki poprzez zapewnienie odpływu moczu, co zapobiega uszkodzeniom spowodowanym zastojem moczu. Stenty moczowodowe w leczeniu schorzeń układu moczowego Stenty moczowodowe są istotnym narzędziem w leczeniu schorzeń układu moczowego, a ich różnorodność pozwala na dostosowanie do indywidualnych potrzeb pacjenta. Konsultacja z lekarzem specjalistą pomoże wybrać odpowiedni rodzaj stentu moczowodowego i zapewnić skuteczne leczenie oraz zachowanie prawidłowego przepływu moczu.
Cewniki urologiczne są wyrobami medycznymi jednorazowego użytku, które używane są w urologii do wprowadzania, drenażu lub odprowadzenia moczu z pęcherza. Cewniki urologiczne wstawiane są przez cewkę moczową, która jest cienkim przewodem prowadzącym od zewnętrznych otworów moczowych do pęcherza moczowego. Korzyści ze stosowania cewników urologicznych są znaczące. Umożliwiają efektywne opróżnianie pęcherza u pacjentów z problemami z oddawaniem moczu, co zapobiega infekcjom i uszkodzeniom układu moczowego. Pozwalają również na dokładne monitorowanie ilości wydalanego moczu, co jest kluczowe w wielu sytuacjach klinicznych. Cewniki urologiczne - wskazania do stosowania Głównym celem stosowania cewników urologicznych jest zapewnienie swobodnego odpływu moczu z pęcherza. Są one używane w sytuacjach, gdy pacjent nie może samodzielnie oddawać moczu lub gdy konieczne jest monitorowanie ilości wydalanego moczu. Rodzaje cewników urologicznych Cewniki urologiczne mogą mieć różne kształty, rozmiary i konfiguracje w zależności od ich przeznaczenia i zastosowania klinicznego. Istnieje kilka rodzajów cewników urologicznych, z których każdy ma swoje specyficzne zastosowania: Cewniki Foley'ego : To elastyczne cewniki z balonikiem umieszczonym na końcu, który służy do utrzymania cewnika w pęcherzu moczowym. Balonik jest napełniany wodą po wprowadzeniu cewnika, co zapobiega przypadkowemu wysunięciu się. Cewniki Nelatona: To proste, elastyczne cewniki o stożkowatym kształcie, które są stosowane do drenażu pęcherza moczowego lub wprowadzania płynów do układu moczowego. Cewniki 2-drożne : Posiadają dwa kanały, z których jeden służy do odprowadzania moczu, a drugi do napełniania lub opróżniania balonika. Umożliwiają stabilizację cewnika lub jego wyjęcie. Cewniki 3-drogowe : To specjalne cewniki z trzema kanałami, które umożliwiają jednoczesne opróźnienie pęcherza moczowego oraz jego płukanie. Cewniki proste: Używane do jednorazowego cewnikowania, np. w celu pobrania próbki moczu lub opróżnienia pęcherza. Cewniki Couvelairea: Stosowane głównie w przypadkach krwawienia z pęcherza moczowego. Cewniki Tiemanna: Mają zakrzywioną końcówkę, co ułatwia ich wprowadzenie w przypadku zwężenia cewki moczowej. Cewniki suprapubiczne: Wprowadzane bezpośrednio do pęcherza przez powłoki brzuszne. Cewniki urologiczne - wskazania do stosowania Wskazania do zastosowania cewników urologicznych obejmują zatrzymanie moczu, konieczność monitorowania diurezy, ostrą lub przewlekłą niewydolność nerek, zabiegi operacyjne w obrębie układu moczowo-płciowego, a także stany neurologiczne wpływające na zdolność oddawania moczu. Jaka jest procedura zakładania cewników urologicznych Procedura zakładania cewnika urologicznego wymaga zachowania ścisłych zasad aseptyki. Cewnik jest wprowadzany przez cewkę moczową do pęcherza, a w przypadku cewnika Foleya, balonik jest następnie wypełniany sterylnym płynem. Procedura ta może być wykonywana przez lekarzy, pielęgniarki, a w niektórych przypadkach przez samych pacjentów lub ich opiekunów po odpowiednim przeszkoleniu. Cewniki urologiczne mogą być stosowane w różnych sytuacjach klinicznych, takich jak: Zapobieganie zaleganiu moczu w przypadku pacjentów po operacjach moczowodowych lub pęcherzowych. Wprowadzanie leków do układu moczowego. Przeprowadzanie badań diagnostycznych, takich jak cystografia.
Leczenie nietrzymania moczu to kategoria poświęcona metodom i terapiom stosowanym w walce z tym powszechnym problemem zdrowotnym. Znajdziesz tu informacje o metodach leczenia, przyczynach występowania schorzenia nietrzymania moczu oraz sposobach radzenia sobie z niekontrolowanym wyciekiem moczu. Leczenie nietrzymania moczu obejmuje szereg metod, zarówno zachowawczych, jak i operacyjnych. W podejściu zachowawczym kluczową rolę odgrywa trening mięśni dna miednicy, szczególnie skuteczny w przypadku wysiłkowego nietrzymania moczu u kobiet . Dodatkowo stosuje się elektrostymulację oraz terapię behawioralną, mającą na celu modyfikację nawyków związanych z oddawaniem moczu. Inne metody obejmują biofeedback, terapię polem magnetycznym oraz technikę ETS, która łączy kilka różnych podejść. Gdy metody zachowawcze okazują się nieskuteczne, rozważa się leczenie operacyjne . Jest ono szczególnie zalecane w przypadku wysiłkowego nietrzymania moczu . Przyczyny nietrzymania moczu Nietrzymanie moczu może mieć różne przyczyny, zależnie od jego rodzaju. Najczęstszą formą jest wysiłkowe nietrzymanie moczu . Głównym czynnikiem przyczyniającym się do tej dolegliwości jest osłabienie mięśni dna miednicy , które może być spowodowane ciążą i porodami, menopauzą, operacjami ginekologicznymi lub naturalnym procesem starzenia. Nadwaga i otyłość również odgrywają rolę, zwiększając obciążenie mięśni miednicy. Infekcje dróg moczowych mogą również prowadzić do problemów z kontrolą pęcherza. Ponadto, choroby neurologiczne i metaboliczne, takie jak choroba Alzheimera, Parkinsona, stwardnienie rozsiane czy cukrzyca, mogą przyczyniać się do rozwoju nietrzymania moczu . Metody leczenia nietrzymania moczu Podejście do leczenia nietrzymania moczu jest indywidualne i zależy od rodzaju oraz nasilenia dolegliwości. Terapia często rozpoczyna się od leczenia zachowawczego, które obejmuje modyfikację stylu życia i diety, kontrolę ilości i rodzaju przyjmowanych płynów oraz ćwiczenia wzmacniające mięśnie dna miednicy . W wielu przypadkach stosuje się również farmakoterapię, polegającą na podawaniu leków wspomagających kontrolę nad pęcherzem. Gdy metody zachowawcze i farmakologiczne okazują się nieskuteczne lub gdy choroba jest znacznie zaawansowana, rozważa się leczenie operacyjne . Nowoczesne techniki chirurgiczne pozwalają na przeprowadzenie zabiegów o niskiej inwazyjności. W najcięższych przypadkach nietrzymania moczu najskuteczniejszą metodą może być wszczepienie sztucznego zwieracza cewki moczowej . Metoda umożliwia pacjentom odzyskanie pełnej kontroli nad oddawaniem moczu i znacząco poprawia jakość życia. Jest ona szczególnie zalecana dla osób z poważnym stopniem nietrzymania moczu . Każda z tych metod ma na celu przywrócenie pacjentowi kontroli nad pęcherzem i poprawę komfortu życia, a wybór odpowiedniej terapii powinien być zawsze skonsultowany z lekarzem specjalistą. Leczenie nietrzymania moczu w ofercie Meden-Inmed W ofercie firmy Meden-Inmed znajduje się zaawansowane rozwiązanie medyczne wspierające leczenie nietrzymania moczu - Sztuczny zwieracz cewki moczowej AMS 800 produkcji firmy Boston Scientific . Innowacyjne urządzenie stanowi skuteczną metodę leczenia, szczególnie w przypadkach ciężkiego nietrzymania moczu , gdzie inne formy terapii okazały się niewystarczające. Sztuczny zwieracz AMS 800 jest przeznaczony dla pacjentów zmagających się z poważnymi przypadkami niekontrolowanego wycieku moczu. Urządzenie to działa poprzez mechaniczne wspomaganie naturalnej funkcji zwieracza, umożliwiając pacjentom odzyskanie kontroli nad oddawaniem moczu. Zastosowanie sztucznego zwieracza cewki moczowej AMS 800 może znacząco poprawić jakość życia pacjentów, pozwalając na powrót do normalnej aktywności i zwiększając ich komfort w codziennym funkcjonowaniu. Jest to szczególnie cenna opcja dla osób, u których tradycyjne metody leczenia nie przyniosły zadowalających rezultatów.
Lasery urologiczne to wyspecjalizowane urządzenia medyczne wykorzystujące skoncentrowane wiązki światła o określonej długości fali do przeprowadzania precyzyjnych zabiegów w obrębie układu moczowego. Technologia laserowa w urologii stanowi znaczący postęp w porównaniu do tradycyjnych metod chirurgicznych, oferując mniejszą inwazyjność, lepszą hemostazę i krótszy czas rekonwalescencji pacjenta. Główne zastosowania laserów urologicznych Litotrypsja laserowa Laserowa litotrypsja to nowoczesna metoda fragmentacji kamieni nerkowych, moczowodowych oraz pęcherzowych, wykorzystująca precyzyjne wiązki laserowe. Technika pozwala na skuteczne rozdrabnianie złogów na drobne fragmenty, które mogą być następnie naturalnie wydalone z organizmu wraz z moczem. Dzięki laserowi holmowemu, litotrypsja jest minimalnie inwazyjna, skraca czas rekonwalescencji i znacząco zmniejsza ryzyko powikłań. Leczenie łagodnego rozrostu gruczołu krokowego (BPH - Benign Prostatic Hyperplasia) Enukleacja prostaty laserem holmowym (HoLEP - Holmium Laser Enucleation of the Prostate) to zaawansowana technika, w której laser holmowy jest wykorzystywany do usuwania przerośniętej tkanki prostaty. HoLEP pozwala na precyzyjną enukleację, czyli wycięcie przerośniętych partii gruczołu, co przywraca prawidłowy przepływ moczu. Metoda jest uważana za jedną z najskuteczniejszych i najbezpieczniejszych opcji leczenia BPH. Waporyzacja prostaty laserem zielonym (PVP - Photoselective Vaporization of the Prostate): PVP to procedura, w której laser zielony ( GreenLight ) selektywnie usuwa przerośniętą tkankę prostaty poprzez waporyzację. Zabieg jest mało inwazyjny, pozwala na szybki powrót do codziennych czynności oraz minimalizuje ryzyko krwawienia, co czyni go odpowiednim dla pacjentów z większym ryzykiem operacyjnym. Leczenie nowotworów układu moczowego Ablacja i resekcja guzów pęcherza moczowego - lasery urologiczne wykorzystywane są do precyzyjnego usuwania małych guzów w pęcherzu moczowym, co minimalizuje uszkodzenia zdrowych tkanek. Technologia laserowa pozwala na dokładną ablację, a także resekcję nowotworowych zmian, oferując skuteczne leczenie na wczesnym etapie choroby. Fotokoagulacja zmian nowotworowych w początkowym stadium - laseroterapia może być stosowana do fotokoagulacji, czyli zamykania naczyń krwionośnych zaopatrujących guz, co prowadzi do obumarcia komórek nowotworowych. Precyzyjne narzędzie znajduje zastosowanie zwłaszcza w leczeniu małych, powierzchownych zmian nowotworowych pęcherza moczowego. Leczenie zwężeń cewki moczowej Precyzyjna incyzja laserowa i ablacja bliznowatych tkanek umożliwiają skuteczne poszerzenie zwężonych odcinków cewki moczowej. Dzięki zastosowaniu technologii laserowej, zabieg jest minimalnie inwazyjny i obarczony mniejszym ryzykiem nawrotu. Incyzja laserowa pozwala na delikatne usunięcie zbliznowaciałej tkanki, co przywraca normalny przepływ moczu i komfort życia pacjenta. Endourologia Lasery znajdują szerokie zastosowanie w endourologii, wspomagając zabiegi endoskopowe wykonywane w obrębie górnych i dolnych dróg moczowych. Umożliwiają precyzyjne cięcie i ablację tkanek podczas zabiegów takich jak ureterorenoskopia czy cystoskopia , zwiększając skuteczność terapii oraz minimalizując urazy otaczających tkanek. Lasery w endourologii umożliwiają również bezpieczne usuwanie kamieni moczowych oraz leczenie nowotworów dróg moczowych. Rodzaje laserów urologicznych i ich charakterystyka Laser holmowy (2100 nm) działa fototermicznie i fotomechanicznie. Jest wszechstronny, idealny do litotrypsji, enukleacji prostaty (HoLEP) oraz ablacji tkanek miękkich. Jego zalety to skuteczność w rozbijaniu kamieni i dobra kontrola krwawienia. Laser tulowy (1940 nm) działa fototermicznie. Stosowany jest w enukleacji prostaty (ThuLEP), waporyzacji (ThuVAP) i litotrypsji. Jego zalety to ciągła emisja światła, precyzyjna ablacja oraz skuteczna hemostaza. Laser zielony (Green laser) (532 nm) wykorzystuje fotoselektywną waporyzację. Używany do waporyzacji prostaty (PVP) i fotokoagulacji zmian naczyniowych. Zapewnia minimalne uszkodzenie otaczających tkanek dzięki absorpcji hemoglobiny. Laser diodowy (980 nm, 1470 nm) działa fototermicznie. Stosowany w waporyzacji prostaty, litotrypsji i ablacji tkanek miękkich. Jego zalety to kompaktowa budowa i szerokie zastosowania. Lasery urologiczne - zalety stosowania Minimalna inwazyjność - lasery umożliwiają precyzyjne operacje z minimalnym uszkodzeniem tkanek. Dokładna ablacja i resekcja - umożliwiają precyzyjne usuwanie tkanek chorych, zachowując zdrowe struktury. Lepsza hemostaza - lasery skuteczniej kontrolują krwawienie w porównaniu do tradycyjnych metod chirurgicznych. Krótszy czas hospitalizacji - pacjenci szybciej wracają do zdrowia i wymagają krótszej opieki szpitalnej. Bezpieczeństwo dla pacjentów przyjmujących leki przeciwzakrzepowe - lasery minimalizują ryzyko powikłań krwotocznych. Mniejsze ryzyko powikłań - dzięki minimalnej inwazyjności zmniejsza się ryzyko infekcji i innych komplikacji pooperacyjnych. Lasery urologiczne w ofercie Meden-Inmed Firma Meden-Inmed oferuje szeroki wybór laserów urologicznych, w tym renomowane marki takie jak Richard Wolf, Dornier MedTech oraz Boston Scientific. Różnorodność urządzeń umożliwia lekarzom urologom dobór optymalnego sprzętu do konkretnych procedur medycznych i indywidualnych potrzeb pacjentów. Dostępność wielu modeli laserów w ofercie Meden-Inmed pozwala na optymalne dopasowanie sprzętu do potrzeb konkretnej placówki medycznej, uwzględniając zarówno aspekty kliniczne, jak i ekonomiczne.
Protezy narządów płciowych - definicja i charakterystyka medyczna Protezy narządów płciowych stanowią grupę specjalistycznych implantów chirurgicznych oraz urządzeń protetycznych przeznaczonych do rekonstrukcji anatomiczno-funkcjonalnej narządów płciowych oraz układu dolnych dróg moczowych. Urządzenia znajdują zastosowanie w chirurgii rekonstrukcyjnej, urologii, andrologii oraz chirurgii plastycznej, umożliwiając przywrócenie fizjologicznych funkcji oraz poprawę jakości życia pacjentów z deficytami anatomicznymi lub funkcjonalnymi. Wskazania kliniczne Wskazania urologiczne Implanty stosowane są w leczeniu dysfunkcji erekcji refrakteryjnej na terapię farmakologiczną pierwszego i drugiego rzutu, włączając inhibitory fosfodiesterazy typu 5, alprostadil oraz terapię próżniową. Szczególne wskazania obejmują dysfunkcję erekcji o etiologii naczyniowej, neurogenne zaburzenia erekcji, chorobę Peyroniego z towarzyszącą dysfunkcją erekcyjną oraz stan po priapizmie z uszkodzeniem ciał jamistych. W zakresie zaburzeń funkcji zwieraczy cewkowo-pęcherzowych protezy znajdują zastosowanie w leczeniu wysiłkowego nietrzymania moczu po radykalnej prostatektomii, uretralnych urazach jatrogennych, wrodzonych malformacjach zwieraczy oraz w neurogennych dysfunkcjach pęcherza moczowego. Wskazania rekonstrukcyjne Protezy są wykorzystywane w rekonstrukcjach pourazowych, pooperacyjnych stanach po orchidektomii w przebiegu nowotworów jąder, wrodzonych agenejach gonad męskich, mikrofallusie oraz w ramach chirurgii afirmującej płeć w procedurach falloplastyki i metoidioplastyki. Klasyfikacja chirurgiczna implantów Protezy prącia – klasyfikacja biomechaniczna Protezy półsztywne reprezentują najprostszą konstrukcyjnie grupę implantów, charakteryzujących się stałą sztywnością zapewnianą przez wewnętrzny szkielet z drutu nitinolowego lub stalowego powlekanego biokompatybilnym silikonem medycznym. Konstrukcja ta zapewnia trwałą penetrację przy zachowaniu możliwości manipulacji kątowej dla dyskrecji noszenia. Protezy elastyczne stanowią ewolucję konstrukcji półsztywnej, charakteryzując się zdolnością do zginania w zakresie 0-90 stopni przy zachowaniu właściwości powrotu do pozycji wyjściowej. Mechanizm ten realizowany jest poprzez segmentową budowę rdzenia metalowego z przegubami artykulacyjnymi. Protezy hydrauliczne reprezentują najbardziej zaawansowaną technologicznie kategorię, składającą się z cylindrów ekspandujących implantowanych do ciał jamistych prącia, pompki aktywacyjnej umieszczanej w mosznie. Sztuczne zwieracze cewki moczowej Sztuczny zwieracz AMS 800 stanowi złoty standard leczenia ciężkiego nietrzymania moczu u obu płci. System składa się z mankietu okludującego umieszczanego circumurethralnie, regulatora ciśnienia-zbiornika oraz pompy kontrolnej. Mechanizm działania opiera się na cyklicznej okluzji i dekompresji cewki moczowej poprzez kontrolowany transfer płynu między komponentami systemu. Implanty rekonstrukcyjne jąder Protezy jąder stanowią silikonowe implanty o anatomicznie odwzorowanej morfologii, dostępne w gradacji wielkości odpowiadającej fizjologicznej wariabilności gonad. Wykonywane z medycznego silikonu o określonej durometrze, zapewniają tactilną symulację naturalnej konsystencji tkanki gonadowej. Procedury kwalifikacyjne i diagnostyka przedoperacyjna Ocena kliniczna pacjenta Proces kwalifikacji wymaga kompleksowej ewaluacji obejmującej szczegółową anamnezę z uwzględnieniem wywiadu seksualnego, ocenę comorbidities, analizę wcześniejszych interwencji terapeutycznych oraz psychoseksualną ocenę pacjenta i partnera. Badanie fizykalne obejmuje ocenę anatomii genitaliów zewnętrznych, palpacyjną ocenę ciał jamistych prącia w kierunku włóknienia i blaszek fibrotycznych, evaluację funkcji zwieraczy oraz ocenę integralności skóry w miejscach planowanych incyzji. Diagnostyka instrumentalna Diagnostyka obrazowa może obejmować ultrasonografię dopplerowską naczyń prącia, kawernosografię w przypadkach suspected veno-occlusive dysfunction oraz urodynamikę w przypadkach planowanej implantacji sztucznego zwieracza. W wybranych przypadkach wykonywana jest angiografia miednicza lub rezonans magnetyczny. Techniki operacyjne i dostępy chirurgiczne Implantacja protez prącia Standardowym dostępem jest incyzja infracoronalna, penoscrotal lub infrapubiczna, wybieranych w zależności od anatomii pacjenta i typu implantu. Procedura obejmuje korporotomię ciał jamistych, dilatację przestrzeni intracavernosal, pomiar oraz implantację cylindrów z zachowaniem aseptyki bezwzględnej. Wszczepianie sztucznego zwieracza Implantacja AMS 800 realizowana jest poprzez dostęp perinealno-scrotal u mężczyzn lub translabialno-vaginal u kobiet. Procedura obejmuje mobilizację cewki, umieszczenie mankietu, preparację tunelu dla pompy oraz implantację rezerwuaru poprzez dostęp inguinalny. Protezy narządów płciowych w ofercie Meden-Inmed AMS 800 – sztuczny zwieracz cewki moczowej AMS 700 – hydrauliczna proteza prącia Półsztywna proteza prącia Tactra Jądro N&S Promedon
Leczenie odpływów pęcherzowo-moczowodowych to specjalistyczna dziedzina medycyny zajmująca się diagnostyką i terapią refluksu pęcherzowo-moczowodowego (VUR - vesicoureteral reflux), który polega na cofaniu się moczu z pęcherza moczowego do moczowodów i nerek. Kategoria obejmuje zarówno metody zachowawcze, jak i nowoczesne techniki chirurgiczne oraz endoskopowe stosowane głównie w populacji pediatrycznej. Epidemiologia i znaczenie kliniczne Odpływy pęcherzowo-moczowodowe występują u około 1% populacji dziecięcej oraz u 30-50% dzieci z nawracającymi zakażeniami dróg moczowych. Stan ten może prowadzić do poważnych powikłań, w tym uszkodzenia miąższu nerek, przewlekłej choroby nerek oraz urosepsy. Wczesne rozpoznanie i właściwe leczenie są kluczowe dla zachowania funkcji nerek i zapobiegania długoterminowym konsekwencjom zdrowotnym. Klasyfikacja stopni VUR Odpływy klasyfikuje się według pięciostopniowej skali obrazowej w oparciu o badanie cystografii mikcyjnej: Stopień I-II: Nie mają znaczenia klinicznego, wykazują 80% skłonność do samoistnego ustępowania Stopień III: Ustępują samoistnie u ponad 50% chorych, mogą powodować deformację układu kielichowo-miedniczkowego Stopień IV-V: Rzadko ustępują samoistnie, wymagają aktywnej interwencji medycznej Metody terapeutyczne Leczenie zachowawcze Stanowi podstawę terapii w odpływach niższego stopnia oraz u dzieci z dobrą funkcją nerek. Obejmuje przewlekłą profilaktykę antybiotykową, regularne monitorowanie obrazowe oraz edukację pacjentów dotyczącą higieny i prawidłowych nawyków mikcyjnych. Przewlekła profilaktyka antybiotykowa (nitrofurantoina, trimetoprim-sulfametoksazol) Regularne badania kontrolne (USG, scyntygrafia nerek) Edukacja dotycząca higieny układu moczowego Leczenie zaburzeń mikcji towarzyszących Leczenie endoskopowe Nowoczesna, mało inwazyjna metoda leczenia oparta na technice STING (SubUreTeral INjection), polegająca na wstrzykiwaniu środków wypełniających w okolicy ujścia moczowodowo-pęcherzowego. Procedura jest wykonywana ambulatoryjnie w krótkotrwałym znieczuleniu ogólnym. Technika STING z wykorzystaniem środków wypełniających Nowoczesne bulking agents (VANTRIS, Deflux) Procedury jednodniowe z szybką rekonwalescencją Wysoka skuteczność przy minimalnej inwazyjności Leczenie chirurgiczne Stosowane w przypadkach niepowodzenia metod zachowawczych i endoskopowych, szczególnie przy wysokich stopniach VUR oraz znaczącym uszkodzeniu funkcji nerek. Polega na reimplantacji moczowodów z rekonstrukcją mechanizmu antyrefluksowego. Reimplantacja moczowodów metodą otwartą Techniki laparoskopowe i robotyczne Plastyka antyrefluksowa według różnych metod Zabiegi rekonstrukcyjne w malformacjach towarzyszących Diagnostyka specjalistyczna Badania obrazowe Diagnostyka VUR wymaga zastosowania specjalistycznych metod obrazowych umożliwiających ocenę anatomii i funkcji układu moczowego: Cystouretrografia mikcyjna (VCUG) - gold standard diagnostyki VUR Ultrasonografia układu moczowego - ocena morfologii nerek Scyntygrafia nerek (DMSA) - ocena funkcji i blizn nerkowych Badania urodynamiczne - w przypadkach zaburzeń mikcji Nowoczesne technologie i innowacje Środki wypełniające nowej generacji Rozwój biokompatybilnych materiałów wypełniających znacząco poprawił skuteczność i bezpieczeństwo leczenia endoskopowego. Nowoczesne preparaty charakteryzują się optymalną wielkością cząstek, długotrwałą stabilnością oraz wysokim profilem bezpieczeństwa. Techniki obrazowania zaawansowanego Wprowadzenie wysokorozdzielczych systemów endoskopowych oraz technik obrazowania 3D poprawia precyzję zabiegów i umożliwia lepszą kontrolę aplikacji środków wypełniających. Prognoza i długoterminowe wyniki Właściwe leczenie odpływów pęcherzowo-moczowodowych charakteryzuje się wysoką skutecznością i dobrą prognozą długoterminową. Wczesna interwencja pozwala na zachowanie funkcji nerek oraz eliminację nawracających zakażeń układu moczowego. Nowoczesne metody endoskopowe osiągają skuteczność powyżej 90% przy znacznie mniejszej inwazyjności w porównaniu do tradycyjnych metod chirurgicznych. Produkty w kategorii Środki wypełniające: VANTRIS (Promedon), Deflux, inne bulking agents Instrumentarium endoskopowe: Cystoskopy pediatryczne, igły do iniekcji STING Systemy obrazowe: Kamery endoskopowe, systemy dokumentacji Zestawy diagnostyczne: Cystografia, urodynamika, scyntygrafia Instrumentarium chirurgiczne: Zestawy do reimplantacji, narzędzia laparoskopowe Kategoria "Leczenie odpływów pęcherzowo-moczowodowych" reprezentuje dynamicznie rozwijającą się dziedzinę urologii pediatrycznej, w której innowacyjne technologie i materiały umożliwiają skuteczne, bezpieczne i mało inwazyjne leczenie tej częstej patologii dziecięcej.
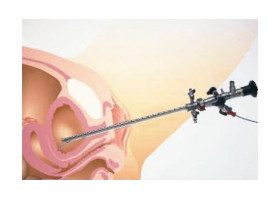
Cystoskopia to badanie diagnostyczne stosowane w urologii , połączone czasem z działaniem terapeutycznym, które polega na wprowadzeniu przyrządu zwanego cystoskopem poprzez cewkę moczową do pęcherza moczowego. Po wprowadzeniu cystoskopu, dokonuje się wzrokowej oceny błony śluzowej, wewnątrz pęcherza moczowego. Po ocenie możliwe jest pobranie wycinka do badania histopatologicznego lub wykonanie drobnych zabiegów leczniczych (usunięcie kamienia moczowego, ciała obcego, brodawczaka itp.). Przy pomocy cystoskopu dokonuje się również oceny stopnia zalegania moczu w pęcherzu moczowym. Badanie trwa zwykle od kilku do kilkunastu minut. Rodzaje cystoskopów Do przeprowadzenia cystoskopii używa się specjalnego narzędzia - cystoskopu, który przypomina metalową rurkę o rozmiarze ołówka. Istnieją dwie formy cystoskopów: giętkie i sztywne. Cystoskopy giętkie są stosowane do diagnostyki cewki moczowej i pęcherza moczowego, natomiast cystoskopy sztywne służą do diagnozowania oraz usuwania guzów i kamieni. Wszystkie cystoskopy posiadają specjalny system optyczny, który umożliwia urologowi ocenę błony śluzowej pęcherza moczowego oraz pobranie materiału do dalszych badań histopatologicznych. Wszystkie narzędzia używane w cystoskopii są sterylne, co chroni drogi moczowe pacjenta przed potencjalnymi infekcjami bakteryjnymi. Zabieg jest przeprowadzany w trybie chirurgii jednego dnia, co oznacza, że pacjent może wrócić do domu bezpośrednio po jego zakończeniu. Cystoskopia - wskazania do przeprowadzenia badania Wskazania do przeprowadzenia cystoskopii wynikają z podejrzenia występowania u pacjenta: Wad rozwojowych cewki moczowej i pęcherza moczowego, Kamicy moczowej, Krwiomoczu, Silnego i długotrwałego podrażnienia układu moczowego, Zalegania moczu w pęcherzu moczowym, Nietrzymania moczu, Guzów pęcherza moczowego, Niedrożności cewki moczowej i ujścia pęcherzykowatego moczowodów, Podejrzenia występowania nowotworów układu moczowego. Czy cystoskopia jest bezpieczna? Mimo obaw wielu osób, cystoskopia jest procedurą bezpieczną . Pacjenci po zabiegu zazwyczaj doświadczają pewnego dyskomfortu podczas oddawania moczu, pieczenia w cewce moczowej, uczucia parcia na mocz, oraz obserwują obecność krwi w moczu, będącej wynikiem uszkodzenia naczyń krwionośnych. Objawy te zazwyczaj ustępują samoistnie. W niektórych przypadkach mogą towarzyszyć im lekki ból brzucha i gorączka. W przypadku nasilenia się bólu brzucha i gorączki, zaleca się natychmiastową wizytę u lekarza. Infekcje dróg moczowych po zabiegu są rzadkie, ale w przypadku ich wystąpienia lekarz może zalecić natychmiastową antybiotykoterapię. Warto także pamiętać, że po przeprowadzeniu zabiegu w znieczuleniu ogólnym zaleca się ograniczenie czynności psychomotorycznych oraz powstrzymanie się od obsługi urządzeń mechanicznych. Cystoskopia sztywna oraz giętka w ofercie Meden-Inmed W Meden-Inmed oferujemy zarówno cystoskopię giętką , jak i cystoskopię sztywną renomowanych producentów, takich jak Cogentix czy Richard Wolf . Dzięki naszej gamie zaawansowanych narzędzi diagnostycznych dostosowujemy się do różnych potrzeb pacjentów, zapewniając wysoką jakość i skuteczność procedur cystoskopowych. Nasze cystoskopy pochodzą od zaufanych producentów, co gwarantuje profesjonalizm, precyzję i bezpieczeństwo w przeprowadzaniu procedury medycznej.

Resekcja– rodzaj zabiegu operacyjnego polegający na usunięciu narządu bądź jego części z powodu istniejącej choroby. Określenie to jest spotykane w odniesieniu do wewnętrznych narządów. W urologii najczęściej spotykanymi zabiegami z użyciem resektora mono czy bipolarnego są: przezcewkowa resekcja guza pęcherza moczowego (TURB lub TURBT) oraz przezcewkowa resekcja gruczołu krokowego (TURP). Firma Richard Wolf w swojej ofercie ma kilka rodzajów resektorów mono i bipolarnych – Resektor monopolarny SHARK, Resektor Bipolarny SHARK, Resektor E-line, Resektor S(a)line czy resektor laserowy współpracujący z morcelatorem Piranha.
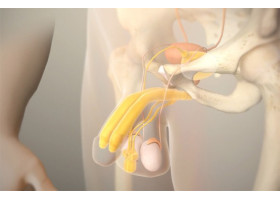
Zaburzenia erekcji, znane również jako impotencja, to schorzenie dotykające mężczyzn. Polega na niemożności osiągnięcia lub utrzymania erekcji wystarczającej do odbycia satysfakcjonującego stosunku płciowego. Problemy z erekcją mogą dotyczyć mężczyzn w różnym wieku. Przyczynami zaburzeń erekcji mogą być czynniki fizyczne, takie jak choroby serca, nadciśnienie tętnicze, cukrzyca, zaburzenia hormonalne, otyłość oraz przyjmowanie niektórych leków. Powodem mogą być również problemy psychiczne, takie jak stres, depresja, lęki, czy niskie poczucie własnej wartości. Na zaburzenia erekcji mogą także mieć wpływ nadużywanie alkoholu, palenie papierosów i zażywanie niektórych leków. Skuteczne rozwiązania w leczeniu zaburzeń erekcji - Meden-Inmed W leczeniu zaburzeń erekcji stosuje się różne metody terapeutyczne, w zależności od przyczyn problemu. Jednymi z najskuteczniejszych metod są hydrauliczne i półsztywne protezy prącia oraz terapia falą uderzeniową. Meden-Inmed oferuje różnorodne urządzenia i protezy, które cechują się najwyższą jakością i gwarantują pełną satysfakcję i skuteczność. Oferowane urządzenia i protezy pomagają mężczyznom odzyskać pełną funkcję seksualną, poprawić jakość życia i zwiększyć pewność siebie w sferze intymnej. Hydrauliczne i półsztywne protezy prącia - innowacyjne rozwiązania w leczeniu impotencji Hydrauliczne protezy prącia to zaawansowane urządzenia, które po implantacji w ciałach jamistych prącia, pozwalają na kontrolowane wywołanie erekcji. Proteza jest wypełniana płynem, co pozwala na uzyskanie sztywności, a po zakończeniu stosunku płciowego może być definitywnie opróżniona, przywracając naturalny wygląd penisa. Urządzenia te są wszczepiane chirurgicznie i pozwalają na kontrolowane podnoszenie i opuszczanie prącia, umożliwiając osiągnięcie erekcji i jej utrzymanie w celu osiągnięcia satysfakcjonującego współżycia seksualnego. Dzięki nim pacjenci odzyskują pewność siebie i jakość życia. Półsztywne protezy prącia to mniej inwazyjna opcja leczenia. Są one elastycznymi implantami, które pozwalają na stałe utrzymanie penisa w lekko zgiętym stanie, co pozwala na osiągnięcie stosunku seksualnego. Wyposażone w rdzeń nitinolowy, pozwalają zachować naturalny wygląd penisa zarówno w stanie spoczynku, jak i podczas wzwodu. To rozwiązanie jest szczególnie polecane pacjentom, u których nie zaleca się bardziej zaawansowanych protez. Terapia falą uderzeniową - nieinwazyjna metoda poprawy jakości erekcji Urządzenia do leczenia zaburzeń erekcji falą uderzeniową to nieinwazyjna i bezbolesna terapia, która ma na celu stymulację krążenia krwi w okolicach prącia. Fale uderzeniowe pobudzają naturalne mechanizmy naprawcze organizmu, poprawiając ukrwienie i funkcjonowanie tkanki erekcyjnej. Dzięki temu wielu pacjentów doświadcza poprawy jakości erekcji oraz wydłużenia czasu trwania stosunku.

Fizjoterapia uroginekologiczna to dziedzina fizjoterapii, która zajmuje się profilaktyką, diagnostyką i terapią okolicy dna miednicy. W zakres jej działań wchodzą czynności takie jak diagnostyka funkcjonalna dolegliwości w obrębie miednicy mniejszej takich jak: nietrzymanie moczu, nietrzymanie stolca, nietrzymanie gazów, zaparcia, obniżenie narządów miednicy mniejszej, zaburzenia seksualne np. pod postacią dyspareunii czy inne. Diagnostyka ta poza wnikliwym badaniem podmiotowym i przedmiotowym wspierana jest również diagnostyką pod postacią elektromiografii, manometrii, ultrasonografii. Fizjoterapia uroginekologiczna zajmuje się również programowaniem terapii zarówno u kobiet w okresie ciąży i połogu, po zabiegach ginekologicznych, urologicznych, proktologicznych, onkologicznych jak i w okresie menopauzy. Prowadzona terapia może mieć postać kinezyterapii w postaci indywidualnie dobranego treningu medycznego oraz być wspierana odpowiednio dobranymi zabiegami z zakresu fizykoterapii.
Prostata to ważny narząd męskiego układu rozrodczego, a jej zdrowie odgrywa kluczową rolę w ogólnym samopoczuciu mężczyzn. Jednak z biegiem czasu i wraz z wiekiem, prostata może ulegać różnym schorzeniom. Jednym z najważniejszych narzędzi diagnostycznych służących wykrywaniu nowotworów tego narządu jest biopsja prostaty. Czym jest biopsja prostaty? Biopsja prostaty to procedura diagnostyczna, której celem jest pobranie fragmentów tkanki prostaty w celu oceny i identyfikacji ewentualnych zmian nowotworowych. Wykonywana jest za pomocą cienkiej igły, która jest wprowadzana do gruczołu krokowego, a następnie pobiera się próbki tkanki. To jedno z najważniejszych narzędzi w wykrywaniu raka prostaty. Na czym polega biopsja prostaty? Procedura biopsji prostaty jest zazwyczaj wykonywana przy użyciu ultrasonografii lub rezonansu magnetycznego w celu dokładnego określenia miejsca, w którym należy pobrać próbki. Pacjent może zostać poddany znieczuleniu miejscowemu. Następnie, za pomocą specjalistycznej igły, pobiera się kilka próbek tkanki prostaty. Po pobraniu próbek są one poddawane analizie laboratoryjnej w celu zidentyfikowania obecności ewentualnych zmian nowotworowych. Kiedy jest stosowana biopsja prostaty? Biopsja prostaty jest stosowana przede wszystkim w przypadku podejrzenia raka gruczołu krokowego. Jest to powszechnie wykorzystywane narzędzie diagnostyczne u mężczyzn, u których stwierdzono podwyższone wartości poziomu PSA (antygenu specyficznego dla gruczołu krokowego) w badaniach krwi, a także w przypadku wykrycia nieprawidłowości w badaniach obrazowych, takich jak ultrasonografia czy rezonans magnetyczny. Meden-Inmed – niezawodny partner w precyzyjnej biopsji prostaty Walka z rakiem gruczołu krokowego zaczyna się od dokładnej diagnozy, a biopsja prostaty odgrywa kluczową rolę w tym procesie. Dlatego Meden-Inmed oferuje kompleksowe rozwiązania z zakresu diagnostyki i leczenia. Oferowane produkty i narzędzia medyczne spełniają najwyższe standardy jakości i bezpieczeństwa, zapewniając pacjentom i lekarzom pewność, że procedury diagnostyczne są skuteczne i precyzyjne. Jednym ze szczególnie skutecznych i precyzyjnych urządzeń jest Koelis Trinity. Koelis Trinity – technologiczna rewolucja w diagnostyce prostaty Koelis Trinity to zaawansowany system przeznaczony do elastycznej biopsji fuzyjnej prostaty. Oferuje kompleksowe rozwiązanie, które zapewnia dokładność i niezawodność na każdym etapie leczenia nowotworu prostaty, od biopsji do obserwacji i leczenia. To kompaktowy, precyzyjny i intuicyjny system wielofunkcyjny, który skutecznie wpisuje się w praktykę kliniczną. Wyróżnia go technologia OBT Fusion®, która śledzi ruchy prostaty, eliminując ryzyko błędów. Koelis Trinity łączy ultrasonografię 3D z elastyczną fuzją obrazów MRI lub PET/CT. To pozwala na dokładne wizualizacje lokalizacji rdzenia przed i po pobraniu próbek, co jest kluczowe dla precyzyjnej biopsji. System ten oferuje intuicyjny interfejs, który podnosi poziom biopsji fuzyjnej do nowych standardów produktywności.

Nefroskopia pozwala na wprowadzenie narzędzi endoskopowych i wizualizację wnętrza nerki podczas operacji przezskórnej . Sklep Meden-Inmed oferuje wysokiej klasy nefroskopy z zaawansowanym układem optycznym .

Uretrotomia to niewielki zabieg stosowany w leczeniu zwężenia cewki moczowej. Polega na endoskopowym rozcięciu jej zwężenia przy pomocy specjalnego narzędzia zwanego uretrotomem. Najczęściej przeprowadza się ją ambulatoryjnie w znieczuleniu miejscowym.
Litotrypsja to procedura medyczna stosowana do rozdrabniania i usuwania kamieni znajdujących się w układzie moczowym. Istnieją różne metody litotrypsji, w tym litotrypsja udarowa, litotrypsja endoskopowa i litotrypsja laserowa. Litotrypsja udarowa wykorzystuje fale uderzeniowe lub ultradźwiękowe do roztrzaskiwania kamieni, litotrypsja endoskopowa polega na usuwaniu kamieni za pomocą endoskopu wprowadzonego do ciała pacjenta, a litotrypsja laserowa wykorzystuje energię lasera do rozdrabniania kamieni. Procedura litotrypsji jest stosowana w celu ułatwienia naturalnego usuwania kamieni z organizmu lub ich wyłuszczenia przez drogi moczowe. Skuteczne i innowacyjne rozwiązania litotrypsji od Meden-Inmed - Precyzja, bezpieczeństwo i komfort w leczeniu kamicy nerkowej Meden-Inmed oferuje kompleksowe rozwiązania w dziedzinie litotrypsji, zapewniając wysokiej jakości narzędzia i technologie umożliwiające skuteczne leczenie kamicy nerkowej. W asortymencie Meden-Inmed znajdują się innowacyjne narzędzia i systemy, które umożliwiają precyzyjne i bezpieczne rozdrobnienie kamieni takie jak ultradźwiękowo-pneumatyczne aparaty do litotrypsji oraz lasery holmowe. Oba rodzaje urządzeń są stosowane w celu skutecznego rozdrabniania kamieni i ułatwienia ich usuwania w ramach procedury litotrypsji. Ich działanie ma na celu minimalizowanie inwazyjności procedury i zapewnienie pacjentowi jak największego komfortu oraz skuteczności terapii. O wyborze konkretnego urządzenia decyduje lekarz na podstawie indywidualnych cech kamieni i potrzeb pacjenta. Nowoczesne technologie umożliwiają skuteczne i precyzyjne usuwanie kamieni nerkowych, przyczyniając się do poprawy jakości życia pacjentów, skracając czas rekonwalescencji i minimalizując ryzyko powikłań. Nowoczesna litotrypsja udarowa - ultradźwiękowo-pneumatyczne aparaty do skutecznego usuwania kamieni nerkowych Ultradźwiękowo-pneumatyczne aparaty do litotrypsji są urządzeniami stosowanymi w litotrypsji udarowej. Działają poprzez generowanie ultradźwięków, które przenoszone są przez ciało pacjenta do kamieni znajdujących się w układzie moczowym. Te fale ultradźwiękowe powodują rozpad i roztrzaskanie kamieni na mniejsze fragmenty, które mogą być łatwiej usunięte lub wydalano przez organizm. Pneumatyczny system opiera się z kolei na elektropneumatycznej energii balistycznej, która precyzyjnie kruszy kamienie nerkowe. Następnie aparat wchłania i usuwa pokruszone kamienie przez zasysanie, zapewniając tym samym kompleksową i efektywną procedurę usuwania kamieni. Lasery holmowe Meden-Inmed gwarancja skuteczności i bezpieczeństwa Lasery holmowe są wykorzystywane w litotrypsji laserowej. Działają poprzez wykorzystanie impulsów lasera, które skierowane są na kamienie znajdujące się w układzie moczowym. Energia lasera powoduje podgrzanie i fragmentację kamieni na mniejsze cząstki, które następnie mogą zostać usunięte lub wydalone przez organizm. Wyselekcjonowana oferta obejmuje lasery o różnej mocy, co pozwala na dobranie odpowiedniego urządzenia do potrzeb. Ponadto oprócz zabiegów litotrypsji złogów układu moczowego lasery holmowe można wykorzystać m.in. do takich zabiegów jak enukleacja stercza, guzy pęcherza, nacięcia zwężeń układu moczowego czy ablacja tkanki miękkiej. Systemy laserowe Meden-Inmed zapewniają doskonałą kontrolę nad energią laserową, minimalizując ryzyko uszkodzenia tkanek i przyczyniając się do skutecznego leczenia kamicy nerkowej.

Laparoskopia jest jedną z najszybciej rozwijających się dziedzin urologii zabiegowej . Metody minimalnie inwazyjne są coraz szerzej wykorzystywane w rozpoznawaniu jak i leczeniu większości chorób narządów układu moczowo-płciowego . Technika laparoskopowa zapewnia doskonały wgląd w operowaną okolicę, poprzez kilkukrotne powiększenie obrazu, a dodatkowo dzięki wykorzystaniu kamer o wysokiej rozdzielczości i jakości tworzonego obrazu, umożliwia bardzo precyzyjne i delikatne preparowanie tkanek .

Łagodny przerost prostaty (łac. benigna prostatae hyperplasia, BPH) to stan, w którym gruczoł krokowy (prostata) ulega powiększeniu, co może prowadzić do różnych objawów, takich jak trudności z oddawaniem moczu , częstomocz , słaby strumień moczu czy uczucie niepełnego opróżnienia pęcherza. Istnieje kilka metod leczenia łagodnego przerostu prostaty, a wybór zależy od nasilenia objawów, ogólnego stanu zdrowia pacjenta oraz preferencji lekarza i pacjenta. Łagodny przerost prostaty - metody leczenia Farmakoterapia: Istnieją różne leki, które mogą pomóc w łagodzeniu objawów łagodnego przerostu prostaty. Najczęściej stosowane to inhibitory 5-alfa-reduktazy (np. finasteryd, dutasteryd) oraz inhibitory alfa-adrenergiczne (np. tamsulozyna, doksazosyna). Te leki pomagają zmniejszyć objawy poprzez wpływ na hormony lub mięśnie w obrębie prostaty i szyjki pęcherza moczowego. Terapia minimalnie inwazyjna: W przypadku bardziej nasilonych objawów, które nie reagują na leki, może być zalecane leczenie minimalnie inwazyjne. Przykłady to terapia laserowa, terapia mikrofalowa, ablacja igłowa, embolizacja tętnic prostaty lub rezekcja transuretralna prostaty (TURP). Procedury te mają na celu zmniejszenie objętości prostaty lub udrożnienie przewodu moczowego. Chirurgia: W przypadkach, gdy inne metody nie przynoszą ulgi, a objawy są znaczne, może być konieczne przeprowadzenie operacji chirurgicznej. Istnieje kilka różnych procedur chirurgicznych, takich jak otwarta prostatektomia (usunięcie prostaty przez nacięcie w dolnej części brzucha) lub resekcja transuretralna prostaty (TURP), która polega na usunięciu części prostaty za pomocą narzędzia wprowadzanego przez cewkę moczową. W przypadku łagodnego przerostu prostaty ważne jest skonsultowanie się z lekarzem w celu ustalenia najlepszego planu leczenia, który będzie odpowiedni dla indywidualnego przypadku. Lekarz oceni nasilenie objawów, ogólny stan zdrowia oraz ewentualne czynniki ryzyka i podejmie decyzję o dalszym postępowaniu.

Ureterorenoskopia (URS) to małoinwazyjna technika endoskopowa, w której używa się cienkiego i giętkiego ureterorenoskopu do oglądania i leczenia miedniczki nerkowej oraz cewki moczowej. To zaawansowane narzędzie pozwala na bezpośrednią wizualizację struktur anatomicznych oraz wykonywanie precyzyjnych procedur terapeutycznych. Ureterorenoskopia dzieli się na diagnostyczną oraz leczniczą. URS diagnostyczna pozwala na ocenę światła moczowodu pod kątem zwężeń lub nowotworów w jego świetle. URS lecznicza ma zastosowanie w chorobach moczowodu, które mogę być leczone w sposób endoskopowy, jak m.in. kamica moczowodowa, zwężenie moczowodu oraz niektóre nowotwory moczowodu. Z powodzeniem jest również wykorzystywana do leczenia schorzeń w obrębie układu kielichowo-miedniczkowego. Szczególną odmianą URS jest URSL, czyli ureterorenoskopowa litotrypsja, zajmująca się leczeniem kamicy moczowodowej, gdzie stosowana jest do kruszenia złogów. W jakich procedurach stosowana jest ureterorenoskopia? Procedura ta jest kluczowym narzędziem w diagnostyce i leczeniu schorzeń związanych z dolnym odcinkiem dróg moczowych. Ureterorenoskopia diagnostyczna jest obarczona niskim ryzykiem powikłań i pozwala na bardzo dokładne zobrazowanie nieprawidłowości górnego odcinka dróg moczowych. Dzięki badaniu można określić przyczynę patologicznych zwężeń moczowodu, takich jak nowotwór, kamica czy też ucisk przez struktury okalające. Procedura pozwala również na wstępne rozpoznanie charakteru choroby i wdrożenie odpowiedniego postępowania diagnostycznego, a także jest niezwykle przydatna do określenia przyczyn krwiomoczu lub krwinkomoczu. Ureterorenoskopia oprócz ogromnego znaczenia diagnostycznego pozwala na przeprowadzenie licznych, małoinwazyjnych procedur na górnym odcinku dróg moczowych, jak m.in. pobranie wycinków do badania histopatologicznego. Ureterorenoskopia - procedura Podczas ureterorenoskopii endoskop w kształcie cienkiej rurki jest wprowadzany przez cewkę moczową, a następnie prowadzony do górnego odcinka układu moczowego. Procedura pozwala na bezpośredni wgląd do dróg moczowych przez układ optyczny. Kamera umożliwia lekarzowi dokładne obejrzenie obszarów na ekranie monitora, identyfikację patologii i podejmowanie decyzji dotyczących leczenia na podstawie rzeczywistego obrazu. Stopniowa miniaturyzacja urządzeń wziernikowych na przestrzeni lat umożliwiła przeprowadzanie atraumatycznych i komfortowych badań obrazowych dróg moczowych, dzięki czemu ureterorenoskopia stała się jedną z najważniejszych technologii w dziedzinie urologii. Rodzaje ureterorenoskopii Wyróżnia się ureterorenoskopy sztywne (klasyczne) oraz ureterorenoskopy giętkie: Giętkie ureterorenoskopy : Elastyczne, cienkie ureterorenoskopy umożliwiają manewrowanie w skomplikowanych strukturach układu moczowego, co jest istotne w przypadku diagnostyki i terapii. Sztywne ureterorenoskopy : Mocniejsze, sztywne ureterorenoskopy są stosowane w bardziej zaawansowanych przypadkach, takich jak większe kamienie czy bardziej skomplikowane procedury interwencyjne. Innowacyjne podejście do diagnostyki i leczenia schorzeń układu moczowego dzięki ureterorenoskopii w ofercie Meden-Inmed W ofercie Meden-Inmed znajdują się zaawansowane ureterorenoskopy w różnych konfiguracjach, umożliwiające zastosowanie dedykowanych narzędzi w celu usuwania kamieni, pobierania biopsji czy przeprowadzania innych procedur terapeutycznych. Zaawansowane ureterorenoskopy pozwalają na precyzyjne działania, jednocześnie poprawiając skuteczność interwencji i komfort pacjenta.

Aparaty do urodynamiki to urządzenia służące do badania funkcji pęcherza moczowego i cewki moczowej . Wykorzystywane są w diagnostyce chorób układu moczowego , takich jak nietrzymanie moczu , zaburzenia oddawania moczu, kamicy nerkowej czy zapalenia pęcherza moczowego . Aparaty do urodynamiki stosowane są podczas badań urodynamiki , które polegają na wprowadzeniu katetera do pęcherza moczowego , a następnie pobieraniu pomiarów ciśnienia, przepływu moczu, aktywności mięśniowej i innych parametrów podczas wypełniania pęcherza płynem oraz jego opróżniania. Wyniki badań urodynamiki pozwalają lekarzowi na dokładną diagnozę i planowanie leczenia chorób układu moczowego . Aparaty do urodynamiki to zaawansowane urządzenia diagnostyczne stosowane w urologii do oceny funkcji dolnych dróg moczowych. Umożliwiają precyzyjne badanie i analizę czynności pęcherza moczowego, cewki moczowej oraz zwieraczy. Aparaty do urodynamiki - zastosowanie Zastosowanie aparatów do urodynamiki obejmuje diagnostykę przyczyn nietrzymania moczu , ocenę zaburzeń mikcji (oddawania moczu), badanie dysfunkcji pęcherza neurogennego oraz diagnostykę przeszkód podpęcherzowych. Te wszechstronne urządzenia są niezbędne w kompleksowej opiece urologicznej. Jakie kluczowe funkcje powinien mieć dobry aparat do urodynamiki Kluczowe funkcje aparatów do urodynamiki to pomiar ciśnienia w pęcherzu moczowym (cystometria), badanie przepływu moczu (uroflowmetria), ocena czynności zwieracza cewki moczowej oraz elektromiografia mięśni dna miednicy. Dzięki tym funkcjom lekarze mogą uzyskać pełny obraz funkcjonowania dolnych dróg moczowych pacjenta. Aparaty do urodynamiki w ofercie Meden-Inmed W ofercie Meden-Inmed znajdziemy aparaty do urodynamiki renomowanej amerykańskiej firmy Laborie , który jest liderem w dziedzinie urządzeń medycznych specjalizującej się w gastroenterologii , urologii i uroginekologii oraz położnictwie, ginekologii i neonatologii. Laborie produkuje i dostarcza wysokiej jakości, skuteczne produkty diagnostyczne i terapeutyczne, które pomagają lekarzom i szpitalom poprawiać wyniki pacjentów dzięki innowacyjnej technologii i najlepszym praktykom.

Stenty moczowodowe są to urządzenia medyczne, które odgrywają istotną rolę w leczeniu różnych schorzeń układu moczowego. Stenty moczowodowe używane są, w celu utrzymania drożności moczowodów oraz ułatwienia przepływu moczu. W ofercie Meden-Inmed wyróżniamy Stenty moczowodowe firmy Boston Scientific oraz ProstaLund , które przynoszą ulgę pacjentom i poprawiają jakość ich życia. Stenty moczowodowe, takie jak CoreFlow ® Soft Stent, są skonstruowane w taki sposób, aby zapewniać optymalny przepływ moczu i minimalizować dyskomfort pacjenta. Dzięki zastosowaniu zaawansowanych technologii i materiałów, stenty te są elastyczne i dopasowują się do anatomicznych krzywizn moczowodu oraz minimalizują ryzyko przesunięcia lub zatykania się. W jakim celu stosuje się stenty moczowodowe? Głównym celem stosowania stentów moczowodowych jest zapewnienie swobodnego przepływu moczu z nerki do pęcherza moczowego. Są one szczególnie przydatne w przypadkach, gdy moczowód jest zwężony lub zablokowany z powodu różnych schorzeń urologicznych. Stenty moczowodowe zapewniają natychmiastową ulgę w przypadku bólu spowodowanego zablokowaniem moczowodu. Umożliwiają również prawidłowe funkcjonowanie nerki poprzez zapewnienie odpływu moczu, co zapobiega uszkodzeniom spowodowanym zastojem moczu. Stenty moczowodowe w leczeniu schorzeń układu moczowego Stenty moczowodowe są istotnym narzędziem w leczeniu schorzeń układu moczowego, a ich różnorodność pozwala na dostosowanie do indywidualnych potrzeb pacjenta. Konsultacja z lekarzem specjalistą pomoże wybrać odpowiedni rodzaj stentu moczowodowego i zapewnić skuteczne leczenie oraz zachowanie prawidłowego przepływu moczu.

Cewniki urologiczne są wyrobami medycznymi jednorazowego użytku, które używane są w urologii do wprowadzania, drenażu lub odprowadzenia moczu z pęcherza. Cewniki urologiczne wstawiane są przez cewkę moczową, która jest cienkim przewodem prowadzącym od zewnętrznych otworów moczowych do pęcherza moczowego. Korzyści ze stosowania cewników urologicznych są znaczące. Umożliwiają efektywne opróżnianie pęcherza u pacjentów z problemami z oddawaniem moczu, co zapobiega infekcjom i uszkodzeniom układu moczowego. Pozwalają również na dokładne monitorowanie ilości wydalanego moczu, co jest kluczowe w wielu sytuacjach klinicznych. Cewniki urologiczne - wskazania do stosowania Głównym celem stosowania cewników urologicznych jest zapewnienie swobodnego odpływu moczu z pęcherza. Są one używane w sytuacjach, gdy pacjent nie może samodzielnie oddawać moczu lub gdy konieczne jest monitorowanie ilości wydalanego moczu. Rodzaje cewników urologicznych Cewniki urologiczne mogą mieć różne kształty, rozmiary i konfiguracje w zależności od ich przeznaczenia i zastosowania klinicznego. Istnieje kilka rodzajów cewników urologicznych, z których każdy ma swoje specyficzne zastosowania: Cewniki Foley'ego : To elastyczne cewniki z balonikiem umieszczonym na końcu, który służy do utrzymania cewnika w pęcherzu moczowym. Balonik jest napełniany wodą po wprowadzeniu cewnika, co zapobiega przypadkowemu wysunięciu się. Cewniki Nelatona: To proste, elastyczne cewniki o stożkowatym kształcie, które są stosowane do drenażu pęcherza moczowego lub wprowadzania płynów do układu moczowego. Cewniki 2-drożne : Posiadają dwa kanały, z których jeden służy do odprowadzania moczu, a drugi do napełniania lub opróżniania balonika. Umożliwiają stabilizację cewnika lub jego wyjęcie. Cewniki 3-drogowe : To specjalne cewniki z trzema kanałami, które umożliwiają jednoczesne opróźnienie pęcherza moczowego oraz jego płukanie. Cewniki proste: Używane do jednorazowego cewnikowania, np. w celu pobrania próbki moczu lub opróżnienia pęcherza. Cewniki Couvelairea: Stosowane głównie w przypadkach krwawienia z pęcherza moczowego. Cewniki Tiemanna: Mają zakrzywioną końcówkę, co ułatwia ich wprowadzenie w przypadku zwężenia cewki moczowej. Cewniki suprapubiczne: Wprowadzane bezpośrednio do pęcherza przez powłoki brzuszne. Cewniki urologiczne - wskazania do stosowania Wskazania do zastosowania cewników urologicznych obejmują zatrzymanie moczu, konieczność monitorowania diurezy, ostrą lub przewlekłą niewydolność nerek, zabiegi operacyjne w obrębie układu moczowo-płciowego, a także stany neurologiczne wpływające na zdolność oddawania moczu. Jaka jest procedura zakładania cewników urologicznych Procedura zakładania cewnika urologicznego wymaga zachowania ścisłych zasad aseptyki. Cewnik jest wprowadzany przez cewkę moczową do pęcherza, a w przypadku cewnika Foleya, balonik jest następnie wypełniany sterylnym płynem. Procedura ta może być wykonywana przez lekarzy, pielęgniarki, a w niektórych przypadkach przez samych pacjentów lub ich opiekunów po odpowiednim przeszkoleniu. Cewniki urologiczne mogą być stosowane w różnych sytuacjach klinicznych, takich jak: Zapobieganie zaleganiu moczu w przypadku pacjentów po operacjach moczowodowych lub pęcherzowych. Wprowadzanie leków do układu moczowego. Przeprowadzanie badań diagnostycznych, takich jak cystografia.

Leczenie nietrzymania moczu to kategoria poświęcona metodom i terapiom stosowanym w walce z tym powszechnym problemem zdrowotnym. Znajdziesz tu informacje o metodach leczenia, przyczynach występowania schorzenia nietrzymania moczu oraz sposobach radzenia sobie z niekontrolowanym wyciekiem moczu. Leczenie nietrzymania moczu obejmuje szereg metod, zarówno zachowawczych, jak i operacyjnych. W podejściu zachowawczym kluczową rolę odgrywa trening mięśni dna miednicy, szczególnie skuteczny w przypadku wysiłkowego nietrzymania moczu u kobiet . Dodatkowo stosuje się elektrostymulację oraz terapię behawioralną, mającą na celu modyfikację nawyków związanych z oddawaniem moczu. Inne metody obejmują biofeedback, terapię polem magnetycznym oraz technikę ETS, która łączy kilka różnych podejść. Gdy metody zachowawcze okazują się nieskuteczne, rozważa się leczenie operacyjne . Jest ono szczególnie zalecane w przypadku wysiłkowego nietrzymania moczu . Przyczyny nietrzymania moczu Nietrzymanie moczu może mieć różne przyczyny, zależnie od jego rodzaju. Najczęstszą formą jest wysiłkowe nietrzymanie moczu . Głównym czynnikiem przyczyniającym się do tej dolegliwości jest osłabienie mięśni dna miednicy , które może być spowodowane ciążą i porodami, menopauzą, operacjami ginekologicznymi lub naturalnym procesem starzenia. Nadwaga i otyłość również odgrywają rolę, zwiększając obciążenie mięśni miednicy. Infekcje dróg moczowych mogą również prowadzić do problemów z kontrolą pęcherza. Ponadto, choroby neurologiczne i metaboliczne, takie jak choroba Alzheimera, Parkinsona, stwardnienie rozsiane czy cukrzyca, mogą przyczyniać się do rozwoju nietrzymania moczu . Metody leczenia nietrzymania moczu Podejście do leczenia nietrzymania moczu jest indywidualne i zależy od rodzaju oraz nasilenia dolegliwości. Terapia często rozpoczyna się od leczenia zachowawczego, które obejmuje modyfikację stylu życia i diety, kontrolę ilości i rodzaju przyjmowanych płynów oraz ćwiczenia wzmacniające mięśnie dna miednicy . W wielu przypadkach stosuje się również farmakoterapię, polegającą na podawaniu leków wspomagających kontrolę nad pęcherzem. Gdy metody zachowawcze i farmakologiczne okazują się nieskuteczne lub gdy choroba jest znacznie zaawansowana, rozważa się leczenie operacyjne . Nowoczesne techniki chirurgiczne pozwalają na przeprowadzenie zabiegów o niskiej inwazyjności. W najcięższych przypadkach nietrzymania moczu najskuteczniejszą metodą może być wszczepienie sztucznego zwieracza cewki moczowej . Metoda umożliwia pacjentom odzyskanie pełnej kontroli nad oddawaniem moczu i znacząco poprawia jakość życia. Jest ona szczególnie zalecana dla osób z poważnym stopniem nietrzymania moczu . Każda z tych metod ma na celu przywrócenie pacjentowi kontroli nad pęcherzem i poprawę komfortu życia, a wybór odpowiedniej terapii powinien być zawsze skonsultowany z lekarzem specjalistą. Leczenie nietrzymania moczu w ofercie Meden-Inmed W ofercie firmy Meden-Inmed znajduje się zaawansowane rozwiązanie medyczne wspierające leczenie nietrzymania moczu - Sztuczny zwieracz cewki moczowej AMS 800 produkcji firmy Boston Scientific . Innowacyjne urządzenie stanowi skuteczną metodę leczenia, szczególnie w przypadkach ciężkiego nietrzymania moczu , gdzie inne formy terapii okazały się niewystarczające. Sztuczny zwieracz AMS 800 jest przeznaczony dla pacjentów zmagających się z poważnymi przypadkami niekontrolowanego wycieku moczu. Urządzenie to działa poprzez mechaniczne wspomaganie naturalnej funkcji zwieracza, umożliwiając pacjentom odzyskanie kontroli nad oddawaniem moczu. Zastosowanie sztucznego zwieracza cewki moczowej AMS 800 może znacząco poprawić jakość życia pacjentów, pozwalając na powrót do normalnej aktywności i zwiększając ich komfort w codziennym funkcjonowaniu. Jest to szczególnie cenna opcja dla osób, u których tradycyjne metody leczenia nie przyniosły zadowalających rezultatów.

Lasery urologiczne to wyspecjalizowane urządzenia medyczne wykorzystujące skoncentrowane wiązki światła o określonej długości fali do przeprowadzania precyzyjnych zabiegów w obrębie układu moczowego. Technologia laserowa w urologii stanowi znaczący postęp w porównaniu do tradycyjnych metod chirurgicznych, oferując mniejszą inwazyjność, lepszą hemostazę i krótszy czas rekonwalescencji pacjenta. Główne zastosowania laserów urologicznych Litotrypsja laserowa Laserowa litotrypsja to nowoczesna metoda fragmentacji kamieni nerkowych, moczowodowych oraz pęcherzowych, wykorzystująca precyzyjne wiązki laserowe. Technika pozwala na skuteczne rozdrabnianie złogów na drobne fragmenty, które mogą być następnie naturalnie wydalone z organizmu wraz z moczem. Dzięki laserowi holmowemu, litotrypsja jest minimalnie inwazyjna, skraca czas rekonwalescencji i znacząco zmniejsza ryzyko powikłań. Leczenie łagodnego rozrostu gruczołu krokowego (BPH - Benign Prostatic Hyperplasia) Enukleacja prostaty laserem holmowym (HoLEP - Holmium Laser Enucleation of the Prostate) to zaawansowana technika, w której laser holmowy jest wykorzystywany do usuwania przerośniętej tkanki prostaty. HoLEP pozwala na precyzyjną enukleację, czyli wycięcie przerośniętych partii gruczołu, co przywraca prawidłowy przepływ moczu. Metoda jest uważana za jedną z najskuteczniejszych i najbezpieczniejszych opcji leczenia BPH. Waporyzacja prostaty laserem zielonym (PVP - Photoselective Vaporization of the Prostate): PVP to procedura, w której laser zielony ( GreenLight ) selektywnie usuwa przerośniętą tkankę prostaty poprzez waporyzację. Zabieg jest mało inwazyjny, pozwala na szybki powrót do codziennych czynności oraz minimalizuje ryzyko krwawienia, co czyni go odpowiednim dla pacjentów z większym ryzykiem operacyjnym. Leczenie nowotworów układu moczowego Ablacja i resekcja guzów pęcherza moczowego - lasery urologiczne wykorzystywane są do precyzyjnego usuwania małych guzów w pęcherzu moczowym, co minimalizuje uszkodzenia zdrowych tkanek. Technologia laserowa pozwala na dokładną ablację, a także resekcję nowotworowych zmian, oferując skuteczne leczenie na wczesnym etapie choroby. Fotokoagulacja zmian nowotworowych w początkowym stadium - laseroterapia może być stosowana do fotokoagulacji, czyli zamykania naczyń krwionośnych zaopatrujących guz, co prowadzi do obumarcia komórek nowotworowych. Precyzyjne narzędzie znajduje zastosowanie zwłaszcza w leczeniu małych, powierzchownych zmian nowotworowych pęcherza moczowego. Leczenie zwężeń cewki moczowej Precyzyjna incyzja laserowa i ablacja bliznowatych tkanek umożliwiają skuteczne poszerzenie zwężonych odcinków cewki moczowej. Dzięki zastosowaniu technologii laserowej, zabieg jest minimalnie inwazyjny i obarczony mniejszym ryzykiem nawrotu. Incyzja laserowa pozwala na delikatne usunięcie zbliznowaciałej tkanki, co przywraca normalny przepływ moczu i komfort życia pacjenta. Endourologia Lasery znajdują szerokie zastosowanie w endourologii, wspomagając zabiegi endoskopowe wykonywane w obrębie górnych i dolnych dróg moczowych. Umożliwiają precyzyjne cięcie i ablację tkanek podczas zabiegów takich jak ureterorenoskopia czy cystoskopia , zwiększając skuteczność terapii oraz minimalizując urazy otaczających tkanek. Lasery w endourologii umożliwiają również bezpieczne usuwanie kamieni moczowych oraz leczenie nowotworów dróg moczowych. Rodzaje laserów urologicznych i ich charakterystyka Laser holmowy (2100 nm) działa fototermicznie i fotomechanicznie. Jest wszechstronny, idealny do litotrypsji, enukleacji prostaty (HoLEP) oraz ablacji tkanek miękkich. Jego zalety to skuteczność w rozbijaniu kamieni i dobra kontrola krwawienia. Laser tulowy (1940 nm) działa fototermicznie. Stosowany jest w enukleacji prostaty (ThuLEP), waporyzacji (ThuVAP) i litotrypsji. Jego zalety to ciągła emisja światła, precyzyjna ablacja oraz skuteczna hemostaza. Laser zielony (Green laser) (532 nm) wykorzystuje fotoselektywną waporyzację. Używany do waporyzacji prostaty (PVP) i fotokoagulacji zmian naczyniowych. Zapewnia minimalne uszkodzenie otaczających tkanek dzięki absorpcji hemoglobiny. Laser diodowy (980 nm, 1470 nm) działa fototermicznie. Stosowany w waporyzacji prostaty, litotrypsji i ablacji tkanek miękkich. Jego zalety to kompaktowa budowa i szerokie zastosowania. Lasery urologiczne - zalety stosowania Minimalna inwazyjność - lasery umożliwiają precyzyjne operacje z minimalnym uszkodzeniem tkanek. Dokładna ablacja i resekcja - umożliwiają precyzyjne usuwanie tkanek chorych, zachowując zdrowe struktury. Lepsza hemostaza - lasery skuteczniej kontrolują krwawienie w porównaniu do tradycyjnych metod chirurgicznych. Krótszy czas hospitalizacji - pacjenci szybciej wracają do zdrowia i wymagają krótszej opieki szpitalnej. Bezpieczeństwo dla pacjentów przyjmujących leki przeciwzakrzepowe - lasery minimalizują ryzyko powikłań krwotocznych. Mniejsze ryzyko powikłań - dzięki minimalnej inwazyjności zmniejsza się ryzyko infekcji i innych komplikacji pooperacyjnych. Lasery urologiczne w ofercie Meden-Inmed Firma Meden-Inmed oferuje szeroki wybór laserów urologicznych, w tym renomowane marki takie jak Richard Wolf, Dornier MedTech oraz Boston Scientific. Różnorodność urządzeń umożliwia lekarzom urologom dobór optymalnego sprzętu do konkretnych procedur medycznych i indywidualnych potrzeb pacjentów. Dostępność wielu modeli laserów w ofercie Meden-Inmed pozwala na optymalne dopasowanie sprzętu do potrzeb konkretnej placówki medycznej, uwzględniając zarówno aspekty kliniczne, jak i ekonomiczne.

Protezy narządów płciowych - definicja i charakterystyka medyczna Protezy narządów płciowych stanowią grupę specjalistycznych implantów chirurgicznych oraz urządzeń protetycznych przeznaczonych do rekonstrukcji anatomiczno-funkcjonalnej narządów płciowych oraz układu dolnych dróg moczowych. Urządzenia znajdują zastosowanie w chirurgii rekonstrukcyjnej, urologii, andrologii oraz chirurgii plastycznej, umożliwiając przywrócenie fizjologicznych funkcji oraz poprawę jakości życia pacjentów z deficytami anatomicznymi lub funkcjonalnymi. Wskazania kliniczne Wskazania urologiczne Implanty stosowane są w leczeniu dysfunkcji erekcji refrakteryjnej na terapię farmakologiczną pierwszego i drugiego rzutu, włączając inhibitory fosfodiesterazy typu 5, alprostadil oraz terapię próżniową. Szczególne wskazania obejmują dysfunkcję erekcji o etiologii naczyniowej, neurogenne zaburzenia erekcji, chorobę Peyroniego z towarzyszącą dysfunkcją erekcyjną oraz stan po priapizmie z uszkodzeniem ciał jamistych. W zakresie zaburzeń funkcji zwieraczy cewkowo-pęcherzowych protezy znajdują zastosowanie w leczeniu wysiłkowego nietrzymania moczu po radykalnej prostatektomii, uretralnych urazach jatrogennych, wrodzonych malformacjach zwieraczy oraz w neurogennych dysfunkcjach pęcherza moczowego. Wskazania rekonstrukcyjne Protezy są wykorzystywane w rekonstrukcjach pourazowych, pooperacyjnych stanach po orchidektomii w przebiegu nowotworów jąder, wrodzonych agenejach gonad męskich, mikrofallusie oraz w ramach chirurgii afirmującej płeć w procedurach falloplastyki i metoidioplastyki. Klasyfikacja chirurgiczna implantów Protezy prącia – klasyfikacja biomechaniczna Protezy półsztywne reprezentują najprostszą konstrukcyjnie grupę implantów, charakteryzujących się stałą sztywnością zapewnianą przez wewnętrzny szkielet z drutu nitinolowego lub stalowego powlekanego biokompatybilnym silikonem medycznym. Konstrukcja ta zapewnia trwałą penetrację przy zachowaniu możliwości manipulacji kątowej dla dyskrecji noszenia. Protezy elastyczne stanowią ewolucję konstrukcji półsztywnej, charakteryzując się zdolnością do zginania w zakresie 0-90 stopni przy zachowaniu właściwości powrotu do pozycji wyjściowej. Mechanizm ten realizowany jest poprzez segmentową budowę rdzenia metalowego z przegubami artykulacyjnymi. Protezy hydrauliczne reprezentują najbardziej zaawansowaną technologicznie kategorię, składającą się z cylindrów ekspandujących implantowanych do ciał jamistych prącia, pompki aktywacyjnej umieszczanej w mosznie. Sztuczne zwieracze cewki moczowej Sztuczny zwieracz AMS 800 stanowi złoty standard leczenia ciężkiego nietrzymania moczu u obu płci. System składa się z mankietu okludującego umieszczanego circumurethralnie, regulatora ciśnienia-zbiornika oraz pompy kontrolnej. Mechanizm działania opiera się na cyklicznej okluzji i dekompresji cewki moczowej poprzez kontrolowany transfer płynu między komponentami systemu. Implanty rekonstrukcyjne jąder Protezy jąder stanowią silikonowe implanty o anatomicznie odwzorowanej morfologii, dostępne w gradacji wielkości odpowiadającej fizjologicznej wariabilności gonad. Wykonywane z medycznego silikonu o określonej durometrze, zapewniają tactilną symulację naturalnej konsystencji tkanki gonadowej. Procedury kwalifikacyjne i diagnostyka przedoperacyjna Ocena kliniczna pacjenta Proces kwalifikacji wymaga kompleksowej ewaluacji obejmującej szczegółową anamnezę z uwzględnieniem wywiadu seksualnego, ocenę comorbidities, analizę wcześniejszych interwencji terapeutycznych oraz psychoseksualną ocenę pacjenta i partnera. Badanie fizykalne obejmuje ocenę anatomii genitaliów zewnętrznych, palpacyjną ocenę ciał jamistych prącia w kierunku włóknienia i blaszek fibrotycznych, evaluację funkcji zwieraczy oraz ocenę integralności skóry w miejscach planowanych incyzji. Diagnostyka instrumentalna Diagnostyka obrazowa może obejmować ultrasonografię dopplerowską naczyń prącia, kawernosografię w przypadkach suspected veno-occlusive dysfunction oraz urodynamikę w przypadkach planowanej implantacji sztucznego zwieracza. W wybranych przypadkach wykonywana jest angiografia miednicza lub rezonans magnetyczny. Techniki operacyjne i dostępy chirurgiczne Implantacja protez prącia Standardowym dostępem jest incyzja infracoronalna, penoscrotal lub infrapubiczna, wybieranych w zależności od anatomii pacjenta i typu implantu. Procedura obejmuje korporotomię ciał jamistych, dilatację przestrzeni intracavernosal, pomiar oraz implantację cylindrów z zachowaniem aseptyki bezwzględnej. Wszczepianie sztucznego zwieracza Implantacja AMS 800 realizowana jest poprzez dostęp perinealno-scrotal u mężczyzn lub translabialno-vaginal u kobiet. Procedura obejmuje mobilizację cewki, umieszczenie mankietu, preparację tunelu dla pompy oraz implantację rezerwuaru poprzez dostęp inguinalny. Protezy narządów płciowych w ofercie Meden-Inmed AMS 800 – sztuczny zwieracz cewki moczowej AMS 700 – hydrauliczna proteza prącia Półsztywna proteza prącia Tactra Jądro N&S Promedon
Leczenie odpływów pęcherzowo-moczowodowych to specjalistyczna dziedzina medycyny zajmująca się diagnostyką i terapią refluksu pęcherzowo-moczowodowego (VUR - vesicoureteral reflux), który polega na cofaniu się moczu z pęcherza moczowego do moczowodów i nerek. Kategoria obejmuje zarówno metody zachowawcze, jak i nowoczesne techniki chirurgiczne oraz endoskopowe stosowane głównie w populacji pediatrycznej. Epidemiologia i znaczenie kliniczne Odpływy pęcherzowo-moczowodowe występują u około 1% populacji dziecięcej oraz u 30-50% dzieci z nawracającymi zakażeniami dróg moczowych. Stan ten może prowadzić do poważnych powikłań, w tym uszkodzenia miąższu nerek, przewlekłej choroby nerek oraz urosepsy. Wczesne rozpoznanie i właściwe leczenie są kluczowe dla zachowania funkcji nerek i zapobiegania długoterminowym konsekwencjom zdrowotnym. Klasyfikacja stopni VUR Odpływy klasyfikuje się według pięciostopniowej skali obrazowej w oparciu o badanie cystografii mikcyjnej: Stopień I-II: Nie mają znaczenia klinicznego, wykazują 80% skłonność do samoistnego ustępowania Stopień III: Ustępują samoistnie u ponad 50% chorych, mogą powodować deformację układu kielichowo-miedniczkowego Stopień IV-V: Rzadko ustępują samoistnie, wymagają aktywnej interwencji medycznej Metody terapeutyczne Leczenie zachowawcze Stanowi podstawę terapii w odpływach niższego stopnia oraz u dzieci z dobrą funkcją nerek. Obejmuje przewlekłą profilaktykę antybiotykową, regularne monitorowanie obrazowe oraz edukację pacjentów dotyczącą higieny i prawidłowych nawyków mikcyjnych. Przewlekła profilaktyka antybiotykowa (nitrofurantoina, trimetoprim-sulfametoksazol) Regularne badania kontrolne (USG, scyntygrafia nerek) Edukacja dotycząca higieny układu moczowego Leczenie zaburzeń mikcji towarzyszących Leczenie endoskopowe Nowoczesna, mało inwazyjna metoda leczenia oparta na technice STING (SubUreTeral INjection), polegająca na wstrzykiwaniu środków wypełniających w okolicy ujścia moczowodowo-pęcherzowego. Procedura jest wykonywana ambulatoryjnie w krótkotrwałym znieczuleniu ogólnym. Technika STING z wykorzystaniem środków wypełniających Nowoczesne bulking agents (VANTRIS, Deflux) Procedury jednodniowe z szybką rekonwalescencją Wysoka skuteczność przy minimalnej inwazyjności Leczenie chirurgiczne Stosowane w przypadkach niepowodzenia metod zachowawczych i endoskopowych, szczególnie przy wysokich stopniach VUR oraz znaczącym uszkodzeniu funkcji nerek. Polega na reimplantacji moczowodów z rekonstrukcją mechanizmu antyrefluksowego. Reimplantacja moczowodów metodą otwartą Techniki laparoskopowe i robotyczne Plastyka antyrefluksowa według różnych metod Zabiegi rekonstrukcyjne w malformacjach towarzyszących Diagnostyka specjalistyczna Badania obrazowe Diagnostyka VUR wymaga zastosowania specjalistycznych metod obrazowych umożliwiających ocenę anatomii i funkcji układu moczowego: Cystouretrografia mikcyjna (VCUG) - gold standard diagnostyki VUR Ultrasonografia układu moczowego - ocena morfologii nerek Scyntygrafia nerek (DMSA) - ocena funkcji i blizn nerkowych Badania urodynamiczne - w przypadkach zaburzeń mikcji Nowoczesne technologie i innowacje Środki wypełniające nowej generacji Rozwój biokompatybilnych materiałów wypełniających znacząco poprawił skuteczność i bezpieczeństwo leczenia endoskopowego. Nowoczesne preparaty charakteryzują się optymalną wielkością cząstek, długotrwałą stabilnością oraz wysokim profilem bezpieczeństwa. Techniki obrazowania zaawansowanego Wprowadzenie wysokorozdzielczych systemów endoskopowych oraz technik obrazowania 3D poprawia precyzję zabiegów i umożliwia lepszą kontrolę aplikacji środków wypełniających. Prognoza i długoterminowe wyniki Właściwe leczenie odpływów pęcherzowo-moczowodowych charakteryzuje się wysoką skutecznością i dobrą prognozą długoterminową. Wczesna interwencja pozwala na zachowanie funkcji nerek oraz eliminację nawracających zakażeń układu moczowego. Nowoczesne metody endoskopowe osiągają skuteczność powyżej 90% przy znacznie mniejszej inwazyjności w porównaniu do tradycyjnych metod chirurgicznych. Produkty w kategorii Środki wypełniające: VANTRIS (Promedon), Deflux, inne bulking agents Instrumentarium endoskopowe: Cystoskopy pediatryczne, igły do iniekcji STING Systemy obrazowe: Kamery endoskopowe, systemy dokumentacji Zestawy diagnostyczne: Cystografia, urodynamika, scyntygrafia Instrumentarium chirurgiczne: Zestawy do reimplantacji, narzędzia laparoskopowe Kategoria "Leczenie odpływów pęcherzowo-moczowodowych" reprezentuje dynamicznie rozwijającą się dziedzinę urologii pediatrycznej, w której innowacyjne technologie i materiały umożliwiają skuteczne, bezpieczne i mało inwazyjne leczenie tej częstej patologii dziecięcej.